Что означает повышение лимфоцитов в крови информация от Врача-иммунолога
Автор: врач-инфекционист, врач аллерголог-иммунолог Гордиенко Наталия Николаевна
В статье дается подробный список причин повышения лимфоцитов в крови при инфекции, онкологии и неблагоприятных факторах. Врач-иммунолог рассказывает почему иммунная система человека реагирует на раздражители и зачем выявлять причину лимфоцитоза.
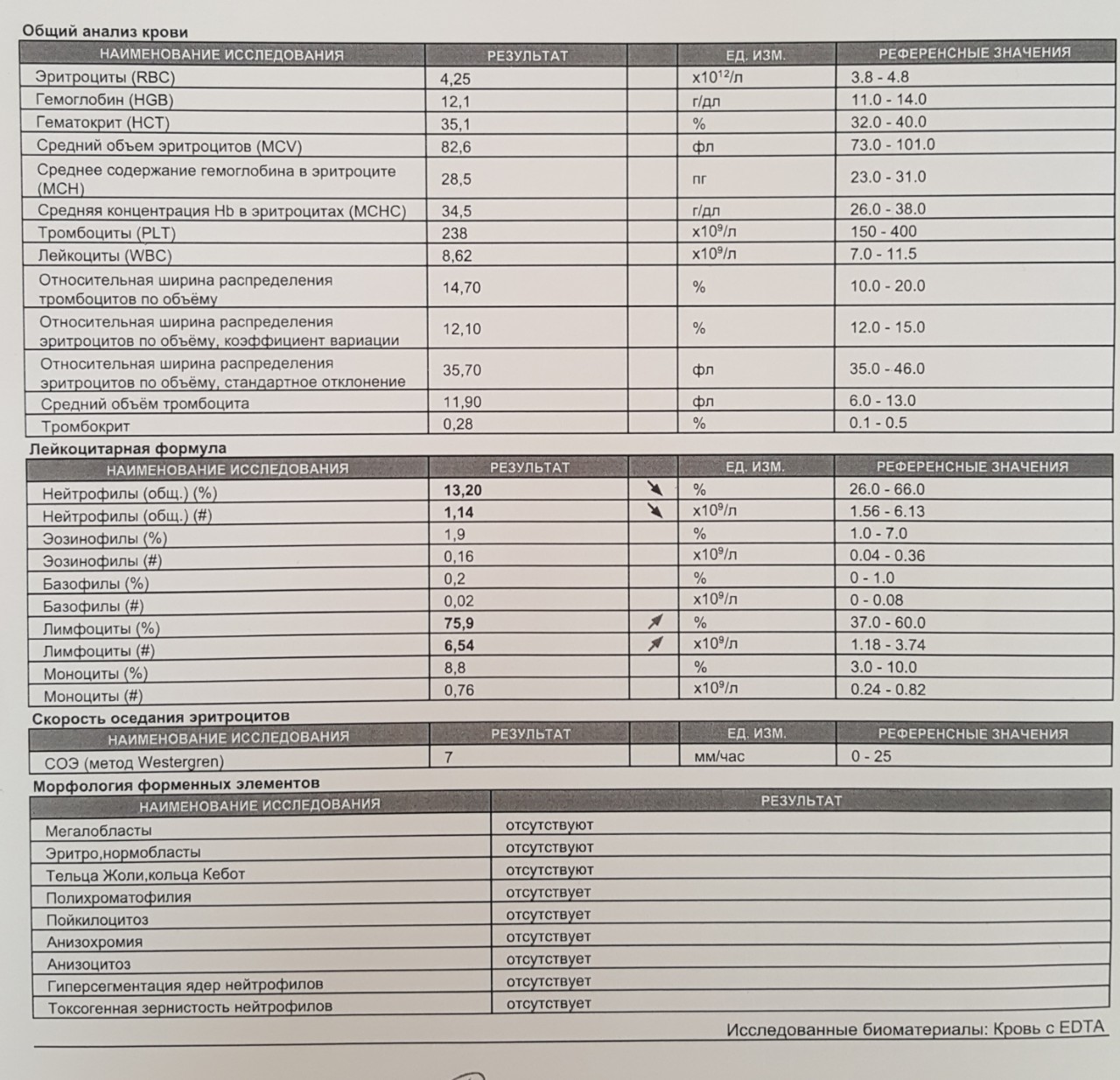
Лимфоциты — это главные клетки иммунной системы, которые отвечают за всю нашу внутреннюю защиту. Лимфоциты — это представители клеток белой крови, которые являются главными клетками иммунной системы. Их задача — стоять на нашей внутренней генетической чистоте.
Онлайн консультация врача-инфекциониста, аллерголога-иммунолога Гордиенко Наталии Николаевны
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.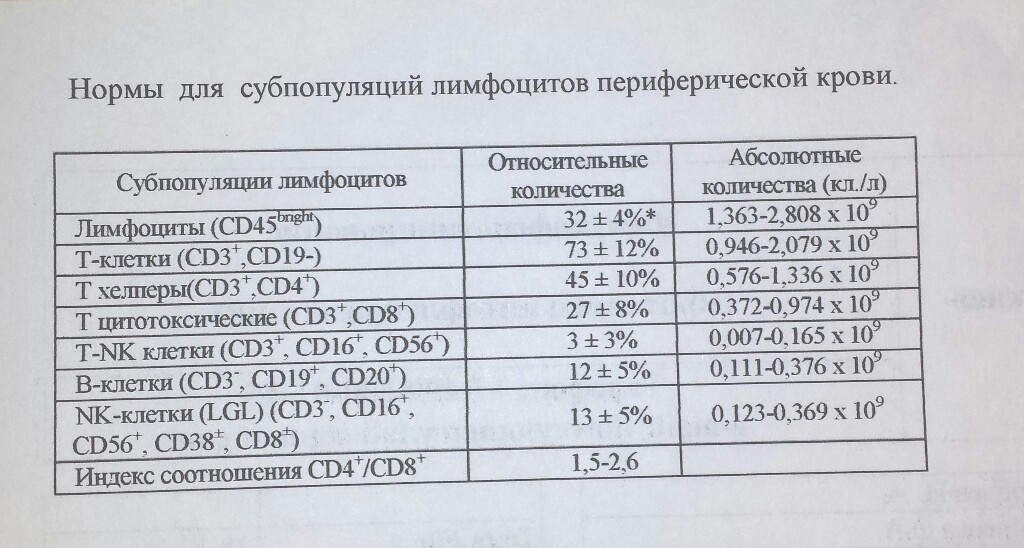
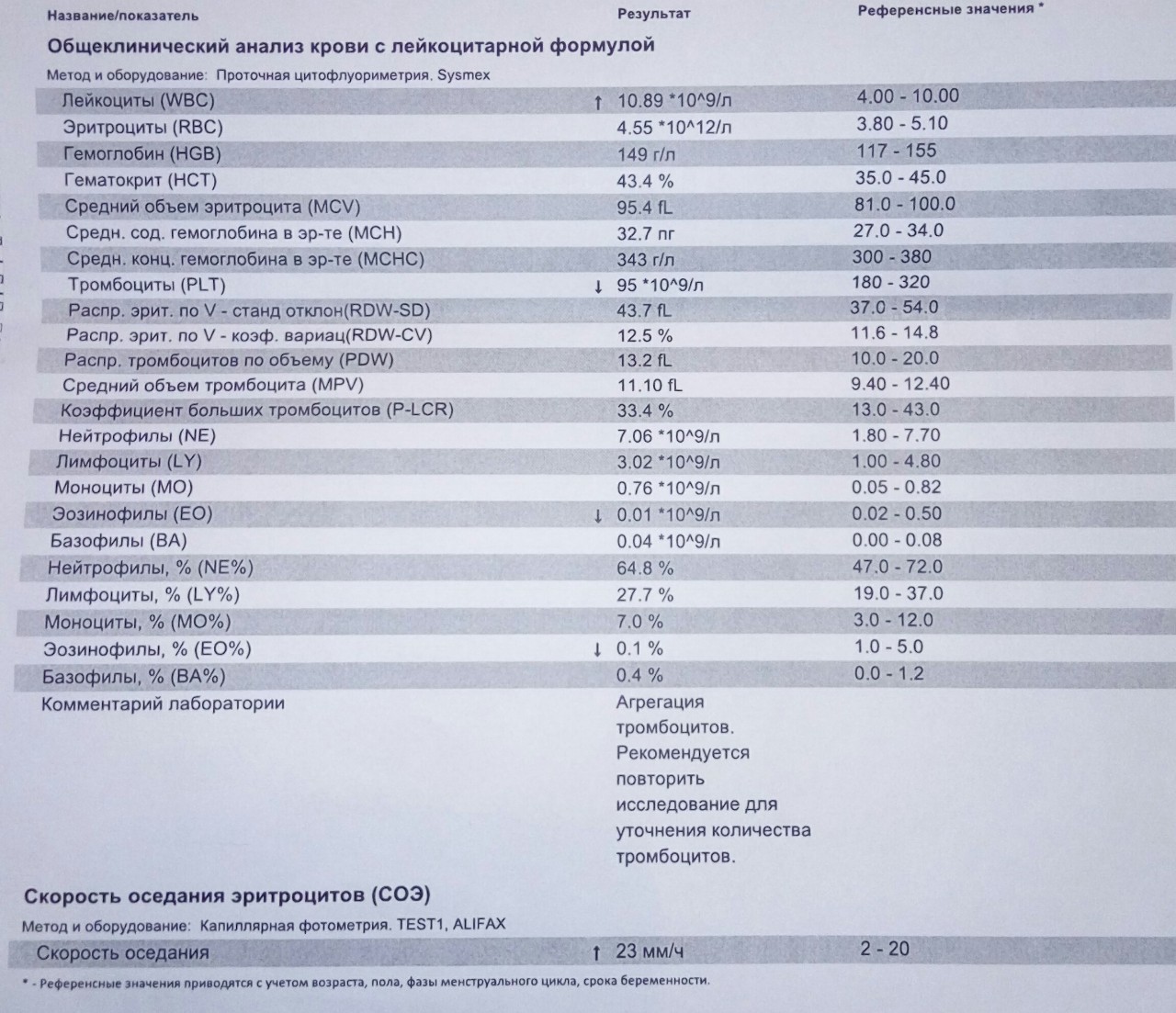
Подробнее об анализе крови читайте в нашей статье «Гематологические анализы: нормы и расшифровка результатов«.
Повышение лимфоцитов при инфекции
Повышение концентрации лимфоцитов называется лимфоцитоз. При этих заболеваниях мы будем видеть повышение количества лимфоцитов в крови:
- грипп. При гриппе всегда будет лимфоцитоз, независимо от того, какой он тяжести;
- в начальной стадии ВИЧ инфекции;
- инфекционный мононуклеоз – это заболевание, которое вызывается, как правило, вирусом герпеса четвёртого типа, и при нём тоже всегда будет лимфоцитоз;
- герпетическая инфекция, любого типа;
- при ветрянке, (герпес третьего типа) тоже всегда будет лимфоцитоз;
- любые вирусные гепатиты тоже будут изменять формулу крови, повышая уровень лимфоцитов;
- краснуха;
- коклюш;
- эпидемический паротит или в народе называется свинка;
- сифилис;
- туберкулёз;
Это основной перечень инфекционных заболеваний, при которых будет происходить повышение лимфоцитов в крови.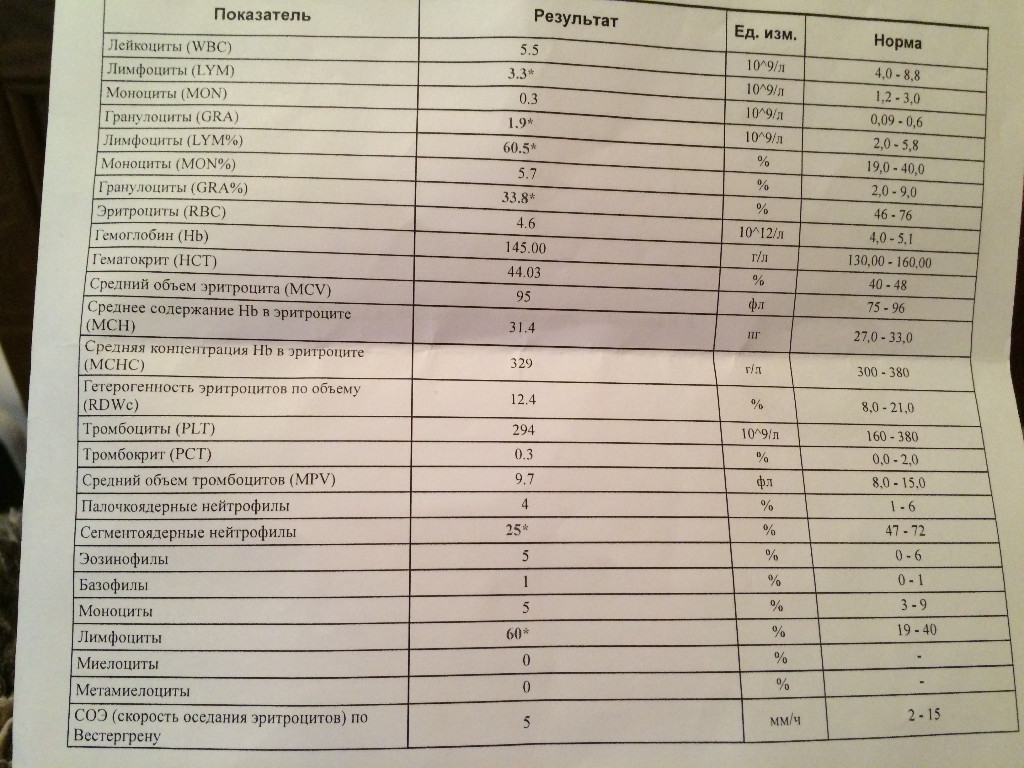
Мы сейчас с вами поговорили о лимфоцитозе, который возникает преимущественно при инфекционных заболеваниях. Но есть ряд заболеваний, которые могут вызвать лимфоцитоз и неинфекционной природы.
Лимфоцитоз при онкологии
Такое грозное заболевание, как лимфобластный лейкоз. Оно может быть острым, может быть хроническим. Естественно при этом грозном заболевании будет катастрофически в десятки, в сотни раз повышено количество лимфоцитов.
- Лимфогранулематоз – онкологическое заболевание с преимущественным поражением лимфоузлов всегда вызывает лимфоцитоз.
- Заболевание крови из серии онкологических, таких как лимфомы, всегда вызывают лимфоцитоз.
- Лимфосаркомы (опухоль из злокачественных клеток лимфоидных элементов)
- Миеломная болезнь (злокачественная опухоль)
Вот это те заболевания, при которых тоже мы можем видеть повышение количества лимфоцитов в периферической крови.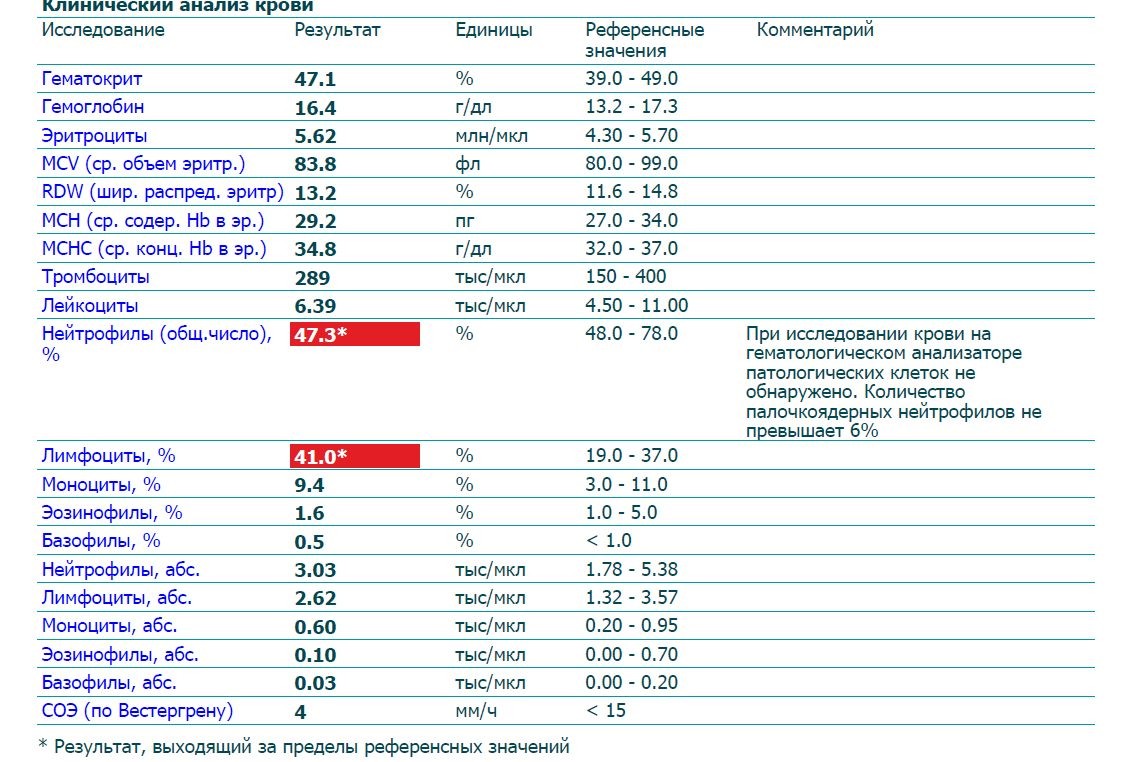
Прочие причины повышения лимфоцитов в анализе крови
Есть ещё и другие состояния, которые не связанны с онкологическими, инфекционными, паразитарными заболеваниями, но так же могут резко изменять работу иммунной системы и стимулировать её на повышение количества лимфоцитов.
- Как правило, на фоне алкоголизма идёт хроническое истощение иммунной системы, но на первом этапе — бурный рост количества лимфоцитов.
- Частое курение тоже может вызвать излишнюю выработку лимфоцитов.
- Приём некротических веществ, лекарств. Некоторые анальгетики, антибиотики – могут вызывать повышение уровня лимфоцитов.
- В женском организме состояние перед менструацией может повышать количество лимфоцитов в крови.
- Длительное голодание, диеты.
- Употребление пищи богатой углеводами. Хотя тут несколько иной механизм, чаще это связано с не прямым воздействием углеводов на концентрацию лимфоцитов, а опосредованно, через разрастание бродильной и грибковой флоры в кишечнике, и уже микробиота кишечника будет стимулировать лимфоцитарное изменение.

- Поражение щитовидной железы, в частности гипотиреоз, тоже будет постоянно стимулировать повышенную концентрацию лимфоцитов.
- Некоторые аллергические состояния могут спровоцировать лимфоцитоз.
- Отравление токсическими веществами, такими как: свинец, мышьяк, дисульфид углерода, любое нарушение иммунитета, тоже может вызывать лимфоцитоз.
- Эндокринные нарушения, в первую очередь нарушение работы щитовидной железы, нарушение работы надпочечников, нарушение работы яичников, яичек, ранние стадии некоторых онкологических заболеваний, при которых идёт активация лимфоцитарного узла.
- Неврастения, стрессы.
- Недостаток витамина В12.
- Травмы, ранения, ожоги.
- Удаление селезёнки. Бывают ситуации, когда есть необходимость удалить селезёнку – это может стимулировать повышение концентрации лимфоцитов.
- Применение некоторых вакцин. При вакцинации мы всегда подразумеваем, что будет период повышения лимфоцитов.
 Это нормально, потому что мы вводиться вакцина, которая является либо частичкой, либо ослабленным возбудителем инфекционных заболеваний, и иммунная система будет вести себя как с обычным возбудителем.
Это нормально, потому что мы вводиться вакцина, которая является либо частичкой, либо ослабленным возбудителем инфекционных заболеваний, и иммунная система будет вести себя как с обычным возбудителем. - Интенсивное занятие спортом. Ибо чрезмерные физические нагрузки тоже могут привести к состоянию лимфоцитоза.
- Аутоиммунные заболевания, которые тоже могут привести к повышению уровня лимфоцитов в крови. В первую очередь это болезнь крона (тяжёлое хроническое иммуноопосредованное воспалительное заболевание желудочно-кишечного тракта).
- Ревматоидные артриты.
- Красная волчанка.
Заключение специалиста
Я не случайно остановилась так подробно на тех заболеваниях и состояниях, при которых мы будем видеть повышенную концентрацию лимфоцитов в крови. Сам по себе лимфоцитоз – не диагноз, это состояние, которое может отражать тот огромный перечень диагнозов о котором мы говорили. Поэтому если вы сдав общий анализ крови с подсчётом лейкоцитарной формулы, увидели, что концентрация лимфоцитов вышла за референсное значение, в зависимости от вашего возраста, то это должно быть для вас важным сигналом, для того, чтобы обратиться к врачу и разобраться, за из-за чего ваша иммунная система бурно работает, какое у вас заболевание есть, или какое состояние испытывает организм.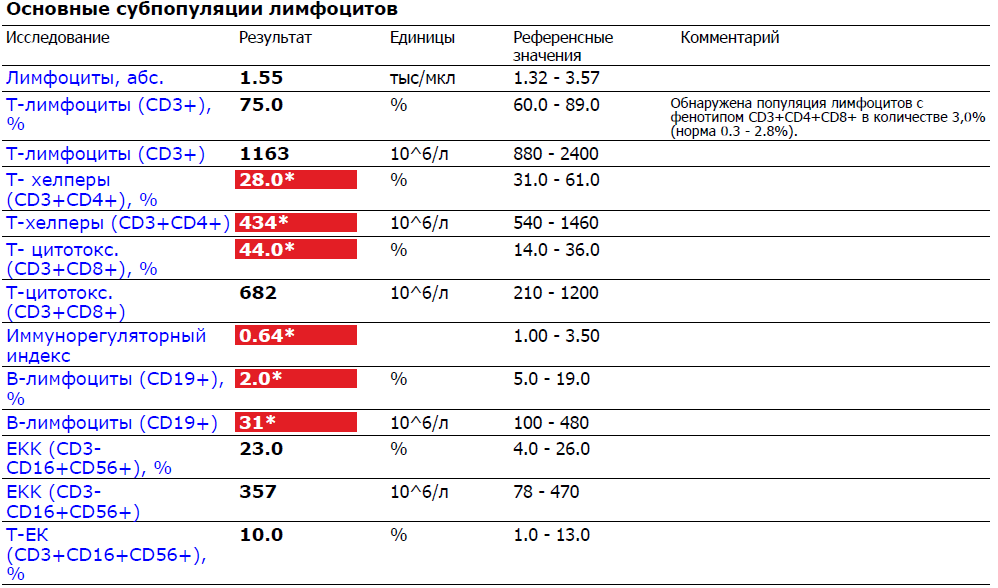
Всего вам хорошего и будьте здоровы. И пусть ваши клетки иммунной системы всегда стоят на страже и пребывают в коридоре нормы.
Нормы лимфоцитов в крови
Лимфоциты — это главные клетки иммунной системы, которые отвечают за всю нашу внутреннюю защиту. Если расшифровать само слово «лимфоциты», то оно состоит из двух древнегреческих слов – лимфа и цитос. Лимфа – это вместилище, а цитос – это клетка. Лимфоциты – представители клеток белой крови, которые являются главными клетками иммунной системы. С момента их появления в костном мозге, и до момента пока они должны выполнять свою особо важную функцию – стоять на нашей внутренней генетической чистоте – проходит определённый промежуток времени.
Виды лимфоцитов
Когда костный мозг выбрасывает в кровеносное русло молодой лимфоцит, он ещё не готов к выполнению своих тончайших функций. Часть из молодых клеток, лимфоцитов, уходит в тимус, или вилочковую железу, и там они должны пройти дозревание или «обучение». Что значит «обучение»? Молодой лимфоцит должен познакомиться с теми антигенами, с которыми наш организм встречался на протяжении всей жизни, начиная с внутриутробного развития. После дозревания тимусозависимые лимфоциты (Т-лимфоциты) начнут распознавать антигены, понимать, что это генетические чужаки и будут готовы к выполнению своих задач.
Т-лимфоциты.
Всего Т-лимфоцитов выделяют несколько видов.
Первый вид – это Т-киллеры. Киллеры – это убийцы. Именно они заточены на то, чтобы распознать генетического чужака и попытаться сразу его убить.
Второй вид – это Т-хелперы, или клетки-помощники. Именно Т-хелперы будут включать следующие клетки, которые будут вырабатывать для нас антитела или защитные белковые структуры.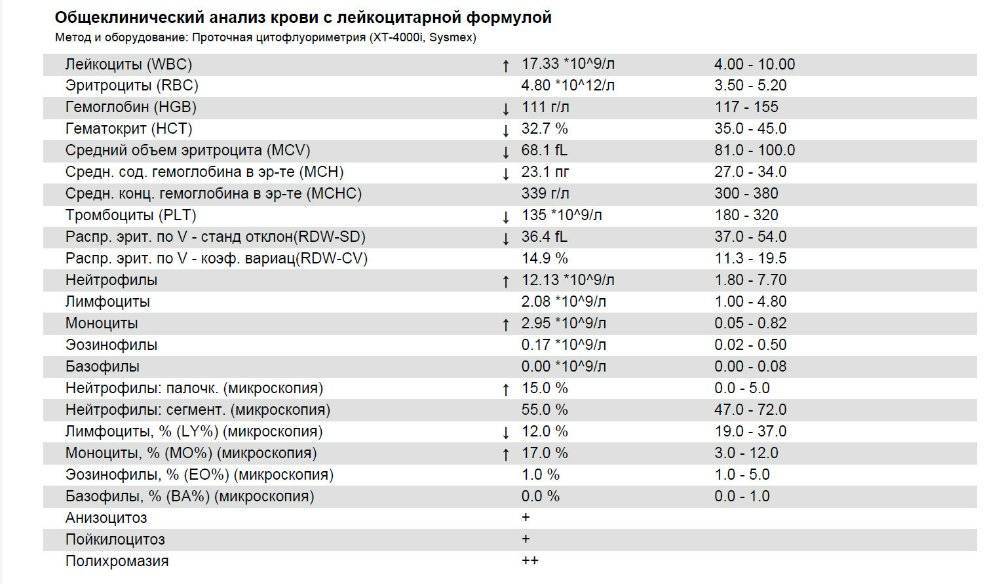
Третий тип — Т-супрессоры – те клетки, которые будут останавливать иммунный ответ.
И так, если в организм человека попадает генетический чужак, первыми распознавать его будут киллеры, и попытаются сразу убить. Что может выступать в роли генетического чужака? Это вирусы, бактерии, паразиты, грибы, онкоклетки, которые могут появляться ежесекундно. Клетки организма в которых произошёл сбой на генетическом уровне. Если у человека есть непереносимость продуктов питания, то они, к сожалению, тоже могут превратиться в генетических чужаков и тоже истощать лимфоцитарное звено иммунной системы.
В-лимфоциты
Это тоже лимфоциты, которые, выйдя молодыми из костного мозга в кровеносное русло, устремляются в лимфатические узлы, в селезёнку, или в печень, где тоже будет происходить их дозревание. Основная функция В-клеток – это вырабатывать для нас представителей гуморального иммунитета, или кровяного иммунитета. Это именно В-клетки будут вырабатывают антитела, которые будут бороться с вирусами, бактериями – с другими генетическими чужаками.
NK-клетки или натуральные киллеры.
Это группа клеток, которое в первую очередь будет заточено на охрану нас от онкозаболеваний. В первую очередь, натуральные киллеры будут работать в противоопухолевой защите, в противопаразитарной защите. NK-клетки — это основные виды лимфоцитов.
Норма лимфоцитов в крови
К сожалению, бывают часто ситуации, когда лимфоциты в крови могут отклоняться от нормы — повышать или понижаться. Это может быть при различных ситуациях. Прежде, чем говорить о том, когда количество лимфоцитов меняется в крови, нужно поговорить о том, сколько же их нормальная составляющая.
Если говорить о клонах клеток, то:
Т-клетки составляют от общего количества лимфоцитов 75%;
В-клетки где-то 15%;
Естественные киллеры где-то 10%.
И говоря о нормах лимфоцитов, нужно сказать, что в разные периоды жизни человека нормы отличаются.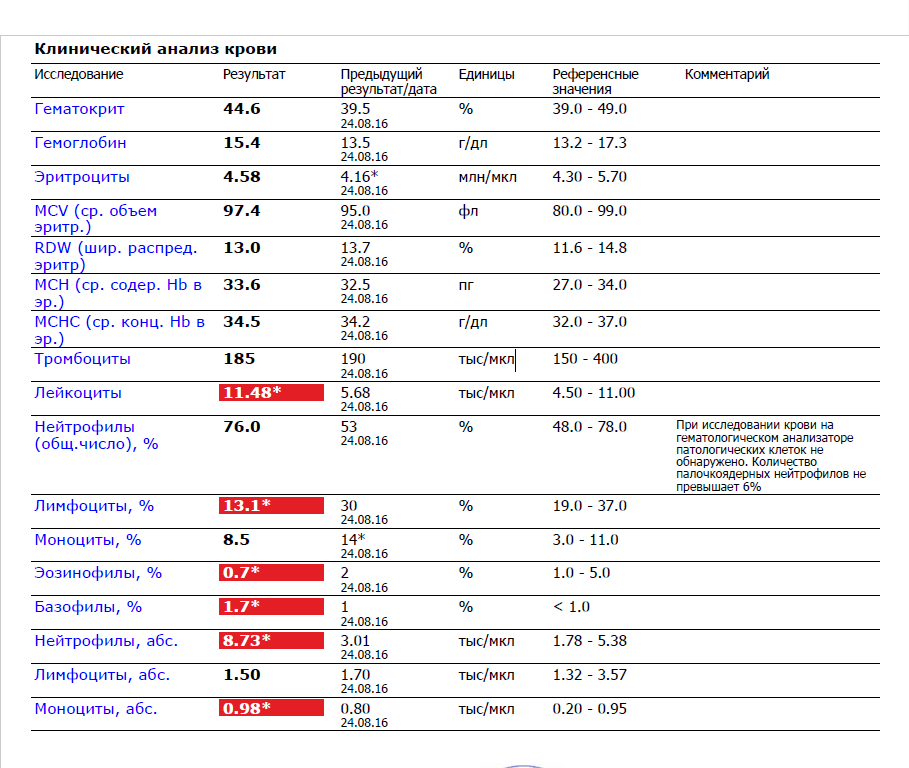
Лимфоциты начинают вырабатываться костным мозгом уже внутриутробно, и продолжается этот процесс всю жизнь. Продолжительность жизни этих клеток тоже бывает различной – от нескольких месяцев, до шестидесяти лет. И это всё будут лимфоциты.
Норма лимфоцитов у детей и взрослых
- До 1 года содержание лимфоцитов в крови от общего количества всех клеток — 45-70%.
- От 1-2 лет концентрация лимфоцитов должна снижаться — где-то 39-60%.
- От 2-4 то где-то от 33-50% всех белых клеток.
- От 4-10 лет, уже 30-50%.
- От 10-18 лет, то это уже 30-44%.
- У взрослого человека лимфоцитов в крови должно быть от 19-37%.
Количество лимфоцитов в крови при беременности
Соответственно бывают периоды жизни, особенно в женском организме, когда концентрация лимфоцитов тоже будет снижаться. В первую очередь я имею в виду беременность. Для того, чтобы не случилось иммунологического отторжения, всё-таки у плода 50% чужеродных клеток, организм так устраивает всё, что снижается выработка своих собственных лимфоцитов. Именно поэтому мы говорим о физиологическом, иммунодепрессивном состоянии у женщин в период беременности. Идёт снижение иммунитета, чтобы женщина могла спокойно доносить плод.
Именно поэтому мы говорим о физиологическом, иммунодепрессивном состоянии у женщин в период беременности. Идёт снижение иммунитета, чтобы женщина могла спокойно доносить плод.
Онлайн консультация врача-инфекциониста, аллерголога-иммунолога Гордиенко Наталии Николаевны
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Повышение и понижение лимфоцитов в анализе крови
И так, мы с вами уже поняли, что лимфоциты – это главные клетки нашей иммунной системы. И в зависимости от того, как изменяется их количество в крови, и будут называться изменения формулы крови.
Пониженное количество лимфоцитов в крови — лимофпения.
Повышенное количество лимфоцитов в крови – лимфоцитоз.
Что заставляет нашу иммунную систему и костный мозг выбрасывать в кровь повышенное количество лимфоцитов? Поскольку это основные клетки, которые стоят на генетической защите нас, значит нужно понимать, что «в государстве не все в порядке».
Ещё хочу обратить ваше внимание — лимфоцитоз, и лимфопения – не заболевания. Это состояния организма человека, при которых в иммунной системе протекает, или не протекает бурная реакция. И любое изменение количества лимфоцитов всегда будет говорить о том, что нужно проверить, какие причины привели к тому или иному изменению.
Повышенные моноциты у взрослых и детей. Причины и симптомы
Добрый день, дорогие друзья. Меня зовут Гордиенко Наталия Николаевна. Я врач-инфекционист, аллерголог-иммунолог. И сегодня я хочу с вами поговорить о причинах повышения моноцитов у взрослых и детей, рассказать о симптомах при которых можно заподозрить моноцитоз и заблаговременно принять меры.
Что будет в видео:
1. Что такое моноциты | 00:22 (в видео)
2. Норма моноцитов в крови | 02:49 (в видео)
3. Причины повышения моноцитов в крови | 03:42 (в видео)
4. Симптомы повышения моноцитов в крови | 06:58 (в видео)
5. Повышенные моноциты у детей (моноцитоз у детей) | 10:39 (в видео)
Онлайн консультация врача-инфекциониста, аллерголога-иммунолога Гордиенко Наталии Николаевны
Консультация онлайн
В рамках консультации вы сможете озвучить свою проблему, врач уточнит ситуацию, расшифрует анализы, ответит на ваши вопросы и даст необходимые рекомендации.
Подробнее об анализе крови читайте в нашей статье «Гематологические анализы: нормы и расшифровка результатов«.
Что такое моноциты?
Моноцит — это представитель клеток белой крови. Если переводить с древнегреческого языка, то μονος – один, а κύτος – клетка. Это достаточно крупная клетка, которая имеет большое ядро, немножко эксцентрично смещённое, и в нашем организме она выполняет очень важные функции. Чтобы выполнить свои задачи, так называемых, дворников или санитаров, она оснащена специальными приспособлениями.
Эта клетка может иметь амёбоидное движение, она может самостоятельно перемещаться, как амёба, в жидкой части крови, может обладать трансназальным движением. т.е. покинуть через тонкую стеночку кровеносного сосуда своё пребывание в кровеносном русле и, соответственно, устремится в те или иные ткани. Выполняя свою функцию санитара, она обладает таким мощным свойством, как хемотаксис (двигательная реакция микроорганизмов на химический раздражитель) и может устремляться именно в очаги воспаления. Туда, где есть много разрушенных клеток, туда, где могут быть погибшие бактерии, вирусы, погибшие клетки организма.
Допустим, идёт гриппозное состояние, и в этот период происходит большое разрушение эпителиальной клетки носоглотки или ротоглотки. И моноциты, в период гриппа будут туда устремляться, стараться утилизировать погибшие клетки. Обволакивая достаточно крупные куски разрушенных клеток бактерий, переваривая их, будут заниматься подготовкой ткани к реперативным процессам (процессам восстановления). Они должны вычистить поле, а на этом поле, после ликвидации очага воспаления, будут расти потом молодые, здоровые клетки.
Норма моноцитов в крови
Концентрация моноцитов в крови бывает относительная и абсолютная. Абсолютная концентрация выявляется врачом лаборатории под микроскопом, в одном микролитре крови и составляет:
- 0,04-0,8*109/л для взрослых
- 0,05-1,1*109/л для детей до 12 лет.
А относительная, рассчитывается относительно всех лейкоцитов и должна быть от 1%, до 10%. Всё, что выше – это моноцитоз, или повышение количества моноцитов.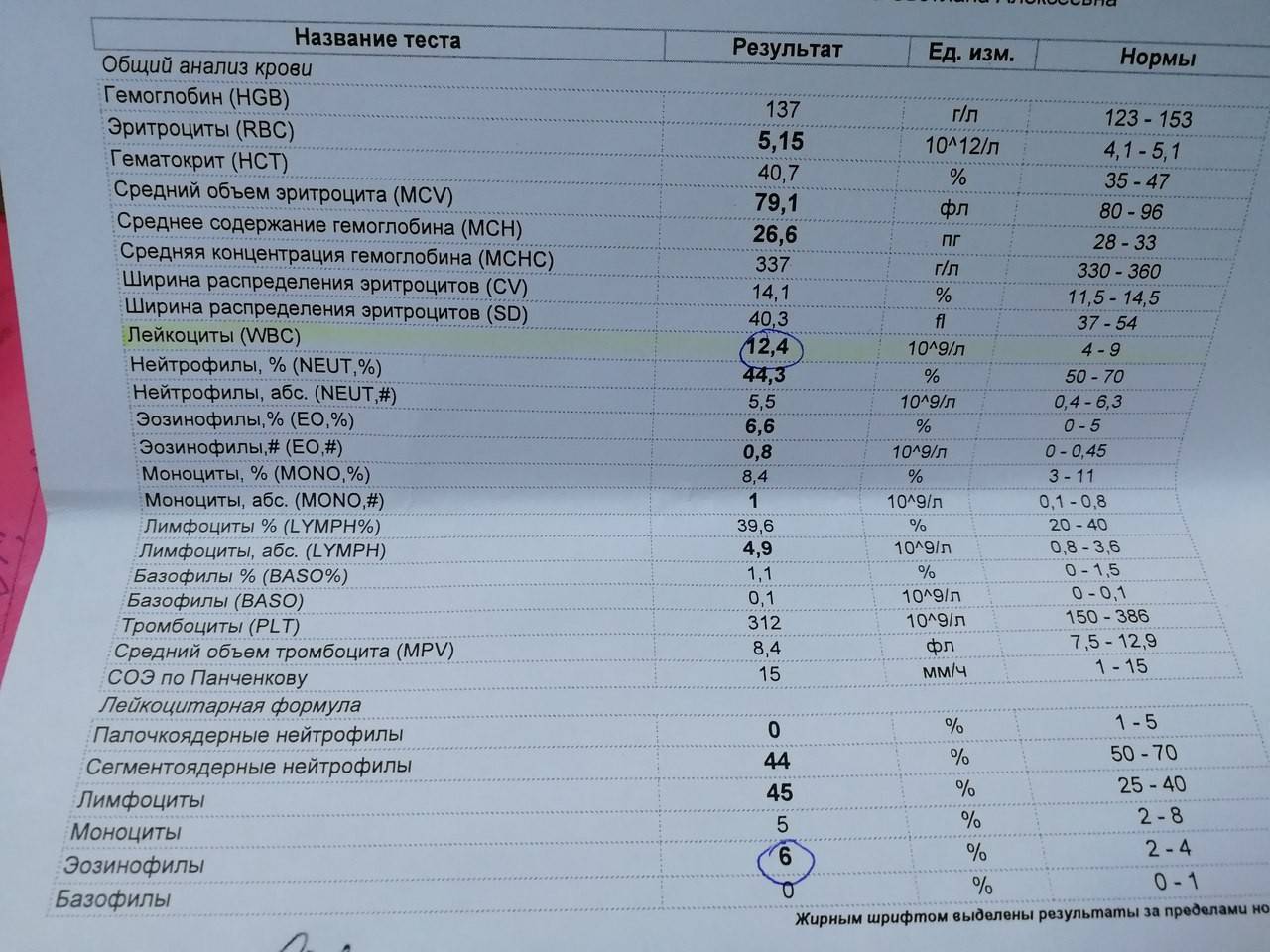
Причины повышения моноцитов
На ровном месте, просто так, количество моноцитов не увеличивается. К тому есть определённые причины. Я хочу вам назвать основные заболевания и состояния, при которых будет повышаться количество моноцитов в крови.
- Конечно, на первом месте будет стоять туберкулёз, в том числе внелёгочные формы туберкулёза. Именно он будет вызывать это моноцитоз. К сожалению, сегодня широко начинает повышаться количество туберкулёза внелёгочной формы: почек, кишечника, кожи, позвоночника, лимфоузлов, особенно выросли случаи заболевания туберкулёза лимфоузлов. При всех этих состояниях, при любой форме туберкулёза, у человека всегда будет повышаться количество лимфоцитов.
- Сифилитическое поражение. Сифилис – это тоже системное заболевание, при нём тоже будет моноцитоз или повышение количество лимфоцитов.
- Заболевания аутоиммунного характера. В первую очередь заболевания аутоиммунного характера соединительных тканей: системная красная волчанка, ревматоидные состояния, ревматоидный артрит, узелковый периартрит.
 Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз.
Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз. - Проблемы пищеварительного тракта, в частности язвенный колит, воспаление тонкого кишечника, болезнь Крона – это те состояния, когда количество лимфоцитов в крови тоже будет повышаться.
- Раковые опухоли. При них тоже будет моноцитоз.
- Восстановительный период после любого воспалительного процесса инфекционного генеза. Что это значит? Любое инфекционное заболевание может вызвать состояние моноцитоза. И если развивается моноцитоз, при заболеваниях не связанных с туберкулёзом, сифилисом, то повышение моноцитов будет говорить о том, что инфекционный процесс вошёл в свою завершающую стадию. Иными словами, моноциты, активировавшись в фагоциты, говорят о том, что воспалительный процесс входит в свою завершающую стадию.
- Как ни странно – стрессы. Они могут вызывать моноцитоз. Именно стрессы, через нарушение психо-эмоционального равновесия, через зону гипофиз-гипоталамус, через адреналовые системы, могут вызвать повышение моноцитов.

- Онкологические заболевания, такие как лимфомы или болезнь Харченко. Они тоже могут спровоцировать повышение количества лимфоцитов.
Симптомы
Что же человек при этом будет чувствовать, как он себя будет ощущать? Что должно с подвигнуть человека, чтобы он пошёл, сдал анализ крови? Какие у него могут быть симптомы, которые могут привести к повышению моноцитов в крови?
- Это может быть беспричинная потеря веса.
- Снижение или полное отсутствие аппетита.
- Повышенная утомляемость. Безосновательная слабость. Вроде и выспался, вроде и не переутомился, вроде и отдыхал, а утром встал, и сил нет. Вот это безосновательная слабость требует обязательного контроля анализа крови.
- Тревоги, панические атаки, депрессивное состояние, либо психо-эмоциональное возбуждение. Это тоже должно сподвигнуть человека, к тому, что нужно пойти и сделать развёрнутый анализ крови.
- Раздражительность, апатия, сонливость – любые нарушения психо-эмоционального состояния могут вызвать изменения в периферической крови.

- Внезапный отказ от мясной пищи, даже до отвращения к мясной пищи. Как правило, при этом в развернутом анализе крови будет присутствовать моноцитоз.
- Нарушение со стороны желудочно-кишечного тракта: вздутия, бурная моторика, нарушение стула, как запоры, так и понос, повышенное выделение слизи с калом.
- Сухой длительный, продолжительный кашель иногда с прожилками крови, скудно отделяемой мокротой.
- Суставные, мышечные боли в спине, в ногах. Это тоже требует расшифровки, обследования.
- Специфические высыпания на коже, на слизистых оболочках тоже могут быть состоянием, при котором будет моноцитоз или повышение концентрации моноцитов в крови.
- Наличие высыпаний на половых органах.
Надо сказать, что все вышеперечисленные причины могут беспокоить как по отдельности, так и суммарно, вместе. По несколько симптомов, объединяясь в целые синдромы. Хочу подчеркнуть, что само по себе повышение количества моноцитов в крови – это не диагноз.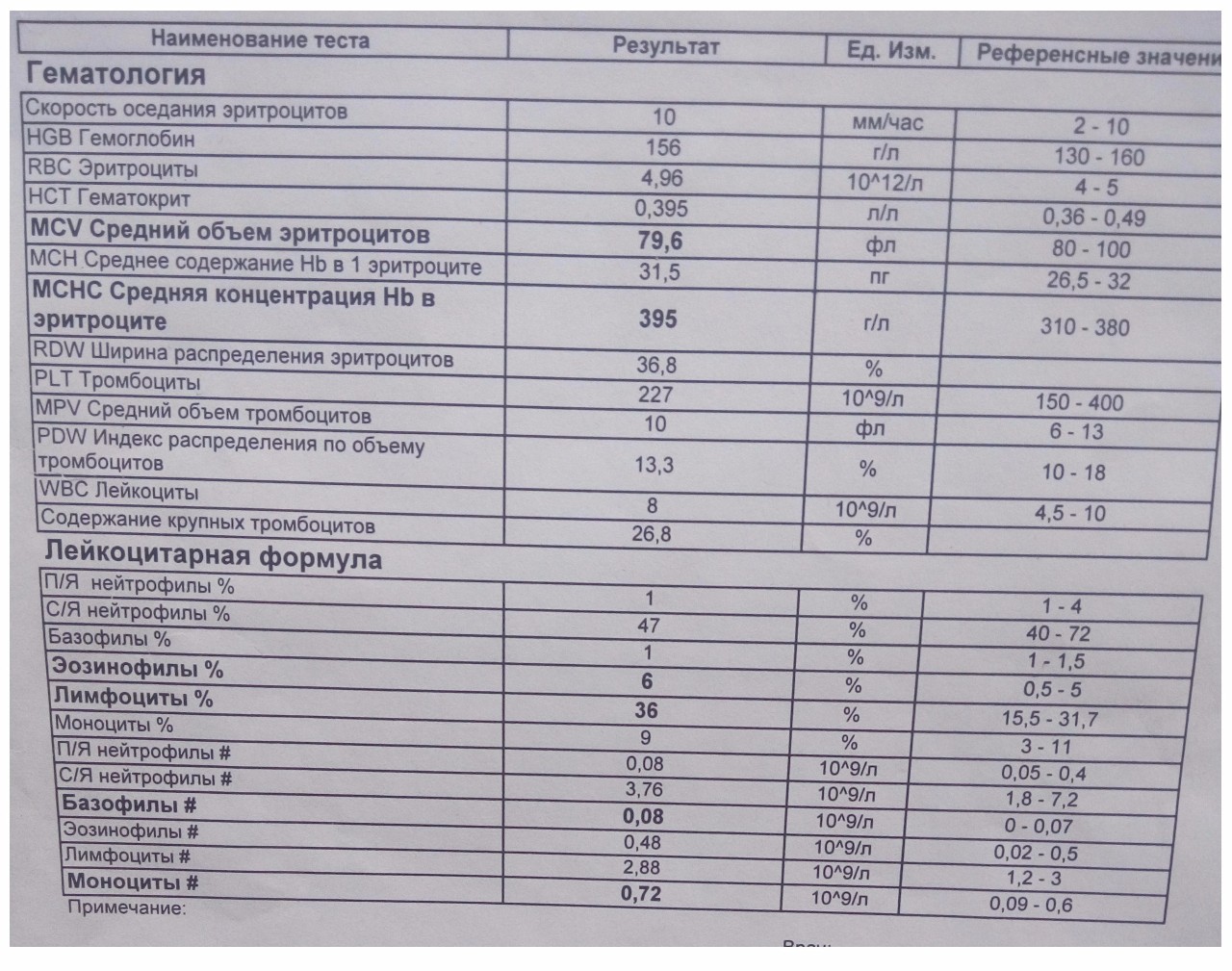 Это состояние периферической крови клеток иммунной системы, которое говорит о том, что в «государстве» не всё в порядке, и это требует обязательного обследования, требует внимательного отношения и дальнейшей расшифровки.
Это состояние периферической крови клеток иммунной системы, которое говорит о том, что в «государстве» не всё в порядке, и это требует обязательного обследования, требует внимательного отношения и дальнейшей расшифровки.
Моноцитоз у детей
Отдельно хочу поговорить о моноцитозе у детей. Это в последнее время достаточно распространённое состояние, и не всегда родители и, к сожалению, даже не всегда медицинские работники знают о чём нужно подумать при моноцитозе и какие патологические причины могут вызвать повышение количества моноцитов у детей.
- Во-первых, это заболевания вызванные бактериями, грибками и вирусами. В принципе, любые из этих «друзей» могут вызвать повышение моноцитов в крови у ребёнка.
- Заражение глистами. Эту причину можно даже поставить на первое место в детской практике.
- Воспалительные процессы в желудочно-кишечном тракте. И то состояние желудочно-кишечного тракта, которое мы называем: дисбактериоз кишечника, что тоже не является диагнозом, но именно микробиота может определять концентрацию моноцитов и вызывать моноцитоз.

- Пищевое отравление. А так же любые другие отравления могут вызвать моноцитоз в организме у ребенка.
- Аллергические реакции у ребёнка. Если говорит о детях раннего возраста, то это преимущественно генетически-обусловленная пищевая аллергия. Если говорить о детях более старшего возраста, то это могут быть аллергические реакции, связанные с теми же паразитозами, глистными инвазиями, поражениями простейшими, либо употреблением продуктов питания, содержащих очень много консервантов, аллергенов, всевозможных стабилизаторов и т.п., то есть не совсем пригодная для питания ребёнка пища.
- Онкологические заболевания крови. Конечно, они тоже могут вызвать моноцитоз, и, в первую очередь, это лейкозы и лимфомы.
- Аутоиммунная патология детей.
- Ревматоидные артриты или ювенильные ревматоидные артриты.
- Системная красная волчанка.
- Болезнь Крона.
- Инфекционные процессы после хирургических вмешательств тоже могут вызывать моноцитоз, и это будет одной из защитных реакций организма.
Если говорить о моноцитозе в детской практике, то, конечно же, в первую очередь это будет связано с острыми респираторными вирусными инфекциями, заболеваниями инфекционной природы, бактериальными заболеваниями желудочно-кишечного тракта. Поэтому с одной стороны бояться моноцитоза не нужно, но с другой стороны, это показатель крови, который может говорить о каких-то серьёзных, еще скрытых проблемах, не проявляющихся клинически ярко. И это есть повод для того, чтобы более углублённо провести исследования конкретному человеку.
Вот, собственно, всё, что я хотела вам рассказать о моноцитах. Если у вас возникли вопросы, можете писать нам или задавать их в комментариях. И если вам всё понятно, рада была дать вам эту информацию. Приходите к нам, если возникнет необходимость, и будьте здоровы.
Расшифровка анализа крови — клиника «Скандинавия»
После сдачи крови мы остаемся один на один с длинным списком показателей, а иногда и с пугающими пометками «выше нормы» или «ниже нормы». Разберемся, что скрывается за аббревиатурами, и почему цифры могут меняться.
-
Клинический анализ крови назначают для определения количества клеток, их внешних параметров и соотношения с жидкой частью крови — плазмой. Обычно это нужно для проверки общего состояния организма, определения воспаления. Подсчет ведет автоматический прибор, но это может делать и врач, рассматривая мазок в микроскопе.
Чтобы получить корректные результаты, надо как следует подготовиться к сдаче. Основная рекомендация — сдавать анализ утром на голодный желудок. Врач может дать дополнительные инструкции, например, за день не есть жирную пищу, не употреблять алкоголь или избегать физической нагрузки. Этим рекомендациям необходимо следовать.
RBC (Red blood cells) — абсолютное число эритроцитов
Эритроциты — это красные клетки крови. Они содержат белок гемоглобин, который связывает и переносит кислород и углекислый газ. Таким образом, эритроциты выполняют важную транспортную функцию, поэтому в крови их больше других клеток.
Если эритроцитов или гемоглобина очень мало, такое состояние называют анемией. Ее появление связывают с дефицитом железа, витамина B12, фолиевой кислоты. Анемия часто сопровождает беременность.
Повышение числа эритроцитов называется эритроцитоз или полицитемия. Повышение может быть относительным, например, при обезвоживании, диарее или курении, когда плазмы становится меньше.
А может быть абсолютным, когда производство эритроцитов резко увеличивается. Причиной могут быть мутации стволовых клеток костного мозга — прародителей эритроцитов, или рост уровня гормона эритропоэтина. С таким состоянием сталкиваются жители высокогорья, где кислорода недостаточно. Опухоли тоже могут влиять на производство эритропоэтина.
HGB — концентрация гемоглобина в крови
Гемоглобин — это сложный белок в эритроцитах. В норме он связывается с молекулами кислорода и углекислого газа. Количество гемоглобина отличается в зависимости от возраста и пола.
Недостаток гемоглобина указывает на анемию, но чтобы установить ее причину нужны дополнительные обследования. Избыток гемоглобина, так же как и эритроцитов, может быть относительным, как при обезвоживании, или абсолютным, на фоне высотной гипоксии, высокого уровня эритропоэтина и других факторов.
Эритроцитарные индексы (MCV, MCH, MCHC)
В анализе крови описаны параметры эритроцитов, или эритроцитарные индексы. Они помогают установить причину анемии, так как колебание этих показателей говорит о нарушении процесса продукции эритроцитов.
MCV — средний объем эритроцита
По величине этого параметра можно классифицировать анемию.
Микроцитоз — уменьшение параметра. Дело может быть в дефиците железа или нарушении синтеза гемоглобина — талассемии.
Макроцитоз — увеличение параметра. Может наблюдаться при дефиците витаминов В12, фолиевой кислоты, заболеваниях печени и нарушениях работы костного мозга.
MCH — среднее содержание гемоглобина в отдельном эритроците
Причиной снижения MCH может быть дефицит железа или нарушение производства гемоглобина. Повышаться MCH может при дефиците витамина В12, фолиевой кислоты.
MCHC — средняя концентрация гемоглобина в эритроцитарной массе
Это показатель насыщенности эритроцита гемоглобином. Низкие значения MCHC характерны для железодефицитной анемии, а очень высокие могут отражают сфероцитоз или агглютинацию— слипание эритроцитов.
RDW — распределение эритроцитов по объему
Параметр RDW оценивает неоднородность группы эритроцитов по объему. Если этот параметр повышен, значит неоднородность высокая — встречаются слишком крупные и слишком мелкие эритроциты.
Повышение RDW характерно для железодефицитной анемии, миелодиспластического
синдрома — нарушения созревания клеток костного мозга, хронической болезни печени и почек, колоректального рака.
Если нестандартных клеток в пробе слишком много, в результатах анализа могут появиться пометки: анизоцитоз — наличие клеток с измененным размером, анизохромия — с измененной окраской, пойкилоцитоз — с измененной формой. Это характерно для разных видов анемии.
B-Ret — ретикулоциты
Это молодые клетки-предшественники эритроцитов, которые образуются в костном мозге и в небольшом количестве циркулируют в крови.
Ретикулоцитов в крови становится больше, когда костный мозг получает сигнал о необходимости повышенного производства эритроцитов. Это может происходить при гемолитической анемии, состоянии при котором эритроциты разрушаются быстрее, чем положено.
Снижение количества ретикулоцитов наблюдается в случае нарушения работы костного мозга при апластической анемии, а также при дефиците железа, витамина В12 и фолиевой кислоты, заболеваний почек и печени.
НCT — гематокрит
Этот показатель отражает соотношение объема эритроцитов и жидкой части крови, то есть показывает, насколько кровь густая.
Если показатель повышен, скорее всего в организме имеется дефицит жидкости. Это наиболее распространенная причина высокого гематокрита. Другие возможные причины — заболевания легких, врожденный порок сердца и полицитемия — заболевание, которому свойственно увеличение числа клеток крови.
Если гематокрит понижен, это может указывать на дефицит железа, витамина B12 и фолиевой кислоты, заболевания почек или костного мозга, таких как лейкемия, лимфома, множественная миелома.
PLT — тромбоциты
Тромбоциты — это маленькие кровяные пластинки. При повреждении сосуда они направляются к месту аварии и участвуют в образовании тромба для остановки кровотечения.
Снижение количества тромбоцитов — тромбоцитопения. Она может быть следствием нарушения работы костного мозга, в котором образуются клетки крови. Причины: апластическая анемия, лейкозы, дефицит витамина B12. Другие причины — разрушение тромбоцитов из-за аутоиммунной патологии или от воздействия некоторых лекарственных препаратов.
Существует и естественное снижение числа тромбоцитов во время менструации или беременности, которое в большинстве случаев не является патологией.
Иногда тромбоцитопения бывает ложной из-за того, что тромбоциты склеиваются в пробирке под действием реагента.
Повышение количества тромбоцитов называется тромбоцитоз или тромбоцитемия. Такое состояние может быть следствием хронических воспалительных процессов, например, ревматоидного артрита или туберкулеза. Тромбоцитоз также наблюдается при острых инфекциях, железодефицитной анемии и после удаления селезенки. Увеличение количества тромбоцитов может наблюдаться при нарушении работы костного мозга — миелопролиферативных заболеваниях.
MPV — средний объем тромбоцита
Уменьшение показателя MPV наблюдается при нарушении образования клеток крови в
костном мозге, например при апластической анемии, а также под воздействием некоторых лекарств.
Увеличение MPV происходит при повышенной активности костного мозга: в кровь поступают более молодые тромбоциты крупного размера. К этому может привести повышенное разрушение тромбоцитов, миелопролиферативные заболевания, преэклампсия во время беременности.
WBC (white blood cells) — абсолютное содержание лейкоцитов
Лейкоциты — это белые кровяные тельца. Их основная функция — защищать организм от любых патогенов и опухолевых клеток.
Лейкоцитами называют несколько групп клеток: нейтрофилы, лимфоциты, эозинофилы, моноциты и базофилы. Каждая из них выполняет отдельную функцию.
В анализе крови общее количество лейкоцитов указывается в абсолютном значении — количество клеток в литре. А каждую группу указывают либо в процентном отношении от общего числа лейкоцитов, либо также в абсолютном значении.
Если общее число лейкоцитов колеблется, важно определить, за счет какой группы произошло изменение.
Снижение числа лейкоцитов — лейкопения. Она наблюдается при нарушении работы костного мозга, аутоиммунных заболеваниях, лейкозе. Падение уровня лейкоцитов характерно для некоторых инфекций, например, ВИЧ или гепатит. Может возникнуть на фоне химиотерапии, а также некоторых лекарственных препаратов (гастропротекторы, антипсихотические).
Повышение лейкоцитов — лейкоцитоз. Он может быть как физиологическим, так и
патологическим. Физиологический лейкоцитоз, то есть естественный, помогает организму бороться с инфекцией. Для патологического лейкоцитоза много причин. Он может быть признаком воспаления, опухолеи, нарушения работы костного мозга, приема кортикостероидов.
NEUT — нейтрофилы
Нейтрофилы, или нейтрофильные гранулоциты — одна из групп лейкоцитов. Их основная функция — защита организма от бактериальной и грибковой инфекции.
Снижение нейтрофилов — нейтропения. К этому состоянию приводят применение некоторых препаратов, воздействие облучения, инфекции, дефицит витамина В12, апластические анемии, иммунодефициты, аутоиммунные заболевания.
Повышение числа нейтрофилов — нейтрофилия. Наблюдается при воспалительных реакциях, инфекционном процессе, опухолях и аутоиммунных заболеваниях, например, ревматоидном артрите.
LYM — лимфоциты
Лимфоциты — еще одна группа лейкоцитов, это главные клетки иммунной системы. Они борются с патогенами, формируют длительный иммунитет, уничтожают опухолевые клетки, а также отвечают за толерантность иммунной системы к собственным клеткам и тканям.
Снижение числа лимфоцитов — лимфопения. Причины лимфопении: вирусные инфекции — грипп, гепатит, туберкулез и ВИЧ, голодание, сильные физические нагрузки, прием гормона преднизона, химиотерапия, аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, миастения), некоторые виды рака (лейкемия и лимфома).
Повышение лимфоцитов — лимфоцитоз характерно для инфекций: ветрянка, корь, мононуклеоз, а также может быть признаком опухолевого процесса.
EOS — эозинофилы
Эозинофилы — очередная группа лейкоцитов. Основная функция — борьба с многоклеточными паразитами. Кроме того, эозинофилы принимают участие в формировании аллергических реакций.
Повышение количества эозинофилов в крови — эозинофилия. На этот параметр нужно обратить внимание, потому что в основном эозинофилы находятся в тканях, в крови их совсем мало — 0,5 — 2% от общего числа лейкоцитов.
Частые причины эозинофилии: аллергические заболевания, такие как бронхиальная астма, пищевая или лекарственная аллергия, поллиноз. В списке причин — поражение паразитами: аскаридами, эхинококком, лямблиями и другими. Редкие случаи эозинофилии наблюдаются при раке — лимфоме и лейкемии.
MON — моноциты
Моноциты — группа лейкоцитов. Их главная функция — поглощение чужеродных клеток и представление их другим клеткам иммунной системы. Они также активируют продукцию цитокинов — белков, отвечающих за воспалительный ответ организма. В основном моноциты циркулируют в тканях, в крови их немного.
Повышение моноцитов — моноцитоз. Это состояние наблюдается при инфекциях: ветрянка, малярия, брюшной тиф, туберкулез, сифилис. Характерно для аутоиммунных заболеваний, а также опухолевых заболеваниях крови — лейкозах.
Снижение моноцитов — моноцитопения. Может возникнуть в результате инфекций: ВИЧ, вирус Эпштейна-Барр, аденовирус. А еще наблюдается при химиотерапии, лимфоме, лейкозе.
BAS — базофилы
Базофилы — разновидность лейкоцитов. Основная функция — участие в воспалительных и аллергических реакциях. Изменение количества этих клеток в крови встречается редко.
Повышенное содержание базофилов — базофилия. Может наблюдаться при гипотиреозе — стойком недостатке гормонов щитовидной железы, а также при заболеваниях костного мозга.
Уменьшение числа базофилов — базопения. Она может появляться в ответ на тиреотоксикоз — избыток гормона щитовидной железы, а также при реакции острой гиперчувствительности и инфекциях.
Теперь, заметив изменения в клиническом анализе крови, вы сможете предположить
возможную причину. Но не ставьте диагноз самостоятельно, тем более лишь по одному показателю. Обязательно обратитесь к врачу для точной интерпретации, назначения дополнительных анализов и выбора тактики лечения.
🧬 Как понять результаты общего анализа крови?
Москвичам в тестовом режиме открыли доступ к электронной медицинской карте — истории обращений к врачам за три года. Эта практика, возможно, вскоре распространится по всей стране, и люди будут изучать, как менялись показатели здоровья. Чаще других в карте встречается общий анализ крови. Он включает около двух десятков параметров: одни жизненно важны, другие отклоняются от нормы лишь при редких болезнях. Рассказываем вместе с кандидатом медицинских наук, семейным врачом GMS Clinic Андреем Бесединым, что означает изменение уровня главных и почему его почти всегда назначают первым.
Когда достаточно одного анализа?
В некоторых случаях врач, получив результат анализа из пальца, уже понимает, в чем проблема и как ее решить.
«Кровь очень часто помогает определить разные признаки болезни по балансу кровяных телец и соотношению клеток, — рассказывает кандидат медицинских наук, семейный врач GMS Clinic Андрей Беседин. — Например, дефицит эритроцитов вкупе с низким гемоглобином — типичная картина анемии и нужно обязательно искать и устранять её причину. Иногда, этого достаточно, чтобы сразу на приеме выписать препараты железа».
Анализ крови позволяет понять, например, что у пациента тяжелое инфекционное заболевание, а не обычная простуда. Об этом будет кричать уровень лейкоцитов.
«При банальном ОРЗ или ОРВИ можно обойтись и без анализа — рассказывает терапевт поликлиники № 2 города Сергиева Посада Виктор Щербина. — Но часто есть дополнительные признаки: длительная температура, сильный кашель и т. д. Например, пациент приходит с простудой, но больше недели держится температура 37,2−37,5°C. Оказалось, ее причиной был воспалительный процесс от пиелонефрита — пациент застудил область таза».
Общий анализ — это и первичный онкологический скрининг болезней органов кроветворения. При подозрении терапевт сразу направит к гематологу или онкологу.
«При серьезной патологии сразу несколько параметров могут отличаются от нормы — говорит Беседин. — Бывают исключения — у женщины в течение дня беспричинно „скакала“ температура с 35,5° до 38,5°C, выраженная слабость. Все показатели анализа были в порядке, а вот относительный и абсолютный уровень лимфоцитов оказался во много раз завышен. Это позволило на ранней стадии обнаружить онкологическое заболевание крови».
На что смотреть в первую очередь?
По мнению терапевтов, главные параметры — уровень гемоглобина, тромбоцитов, лейкоцитов и СОЭ, она же скорость оседания эритроцитов. А также лейкоцитарная формула — процентное содержание лейкоцитов разного типа.
Гемоглобин — железосодержащий белок в кровяных клетках эритроцитах, отвечающий за газообмен и обмен веществ, — первое, на что смотрят терапевты. Уровень гемоглобина у женщин ниже, чем у мужчин за счет разницы в мышечной массе. Повышенный уровень бывает намного реже пониженного и может намекать на патологии сердца, почек или костного мозга. С ним направляют к гематологу, если только пациент не донор. У них после переливания эритроциты резко восстанавливаются, так что их количество сильно повышается и им приходится продолжать сдавать кровь для поддержания баланса. А вот снижение вызывается чаще всего несбалансированным питанием, физическими перегрузками и болезнями печени. Сильно сниженный показатель — признак более серьезных проблем.
«Если у мужчины очень низкий гемоглобин, я подозреваю кровотечение, — делится опытом Щербина. — Возможно, мельчайшие капли крови выделяются в желудке или кишечнике, быть может, дело в геморрое, или же кровоточит мочеточник вследствие мочекаменной болезни. У женщин это, вкупе с бледностью, говорит о серьезной анемии».
Тромбоциты отвечают за свертываемость крови. При их низком уровне больного не возьмут на операцию — остановить кровь будет непросто. При повышенном уровне велик риск образования тромбов — сгустков крови, которые закупоривают сосуд и вызывают инфаркт или инсульт. Уровень тромбоцитов говорит о состоянии сосудов, а в сочетании с другими помогает понять природу многих заболеваний.
Лейкоциты защищают организм от инфекций, вирусов и аллергенов. До реформы здравоохранения в России нормой считался промежуток (6−8)*109/л, теперь (4−11)*109/л. Дефицит лейкоцитов может говорить о проблемах с иммунитетом, нехватке витаминов группы В или нарушении работы костного мозга. Повышенный уровень говорит о воспалении в организме, а степень его интенсивности помогает понять скорость оседания эритроцитов.
«Если лейкоцитов менее 4*109/л, СОЭ больше 30 мм/ч, а в лейкоцитарной формуле нейтрофилы повышены до 70−80%, я ищу очаг воспаления — говорит Виктор Щербина. — При температуре под 40 °C это может быть пневмония или острый простатит. При обратной ситуации — избытке лейкоцитов и нехватке нейтрофилов, подозреваю лимфолейкоз, и направляю к гематологу».
Так, лейкоцитарная формула помогает понять источник проблем по иммунной реакции: на вирусы, как правило реагируют одни клетки, например, лимфоциты, на бактерии — нейтрофилы. По словам Андрея Беседина, например, воспаления могут быть вызваны как вирусами, так и бактериями и показатели лейкоцитарной формулы нужны для определения тактики лечения и наблюдения за пациентом.
Что влияет на результаты и когда они могут врать?
От возраста, веса и цвета кожи цифры почти не зависят. У 80-летних бывают значения лучше иных молодых. Если же параметры чуть выходят за пределы нормы, но серьезных жалоб нет, врачи ничего не назначают для нормализации, кроме советов по ведению здорового образа жизни. Показатели считаются действительными не более 1−2 недель, а в случае скоротечной болезни или выздоровления и того меньше.
«У пациента с рожистым воспалением конечности на фоне приема антибиотиков параметры лейкоцитов за сутки улучшались вдвое — рассказывает Беседин». А вот безрецептурные препараты, как правило, не влияют на результаты. Чего не скажешь о БАДах: не все проходят клинические испытания и могут не только исказить показания анализов, но и и сами стать причиной болезни.
Врачи признаются, что иногда показатели выглядит почти нормальными у очевидно нездорового человека. Так бывает у больных гастритом, панкреатитом, желчно-каменной болезнью, а часто и у страдающих гипертонией. Одни болезни опытный специалист может заподозрить уже по внешнему виду языка, в то время как для диагностики других не обойтись без фиброгастроскопии или ЭКГ и ЭхоКГ.
«Общий анализ назначается, если явные симптомы не видны при визуальном осмотре, — говорит Щербина». Часто в первые 1−2 дня болезни общий анализ не помогает выявить, например, острый аппендицит: уровень лейкоцитов резко не повышается. Если человек в зрелом возрасте начинает курить и при этом ведет малоподвижный образ жизни, гемоглобин в его крови еще несколько месяцев будет оставаться на нормальном уровне или даже будет слегка повышенным, в то время как самочувствие может резко ухудшиться. Да и для диагностики пресловутого коронавируса общий анализ бесполезен. Но есть и обратная сторона медали: изменение показаний из-за физиологических процессов.
«Ко мне нередко приходят дамы, у которых несколько показателей вне пределов нормы, — рассказывает Виктор Щербина. — Оказывается, анализ сдавался на фоне большой потери крови во время месячных, а на самом деле все в порядке. Так что сдавать его женщинам лучше спустя хотя бы неделю после окончания менструации, а если это невозможно, предупредить врача».
Общий анализ крови почти никогда не бывает единственным, его назначают, как подсказку — в каком направлении думать, и какие патологии исключить. Поэтому без медицинского образования толковать его, или динамику результатов в электронной карте, можно только в общих чертах. Лучше понять, что происходило с организмом и проконсультироваться с опытным врачом.
Источник: EAPTEKA.RU
Страховка от онкологии, страхование онкологических, критических, смертельных и иных тяжелых заболеваний | Страховая программа ВСК «Медицина без границ»
При любом онкологическом заболевании количество лейкоцитов в крови человека повышается, чаще всего за счет молодых форм. Повышение лейкоцитов в крови всегда говорит о наличии какого-нибудь воспалительного процесса в организме человека, опытный специалист по результату анализа всего может заподозрить некоторые заболевания и назначить дополнительные исследования. При выраженном онкологическом процессе в организме общий анализ крови обычно показывает, что уровень лейкоцитов повышен, в то же время гемоглобин понижен, а СОЭ находится выше нормальных показателей.
Уровень лейкоцитов при раке
При онкологическом заболевании анализ крови поможет своевременно предупредить о развитии заболевания и его осложнений. Поэтому важно знать какие должны быть нормальными показатели гемоглобина, лейкоцитов и СОЭ в общем анализе крови. При злокачественных новообразованиях изменяются и показатели биохимического анализа крови, но этот анализ назначается уже после общего.
Норма белых клеток крови (лейкоцитов) здорового человека составляет 4-9×10*9, в некоторых лабораториях эти показатели расширены до 10,6×10*9. В норму этих показателей попадает до 95% человек, в некоторых случаях анализ может показывать повышенное количество лейкоцитов вследствие лабораторной ошибки.
Лейкоциты в крови могут быть повышены по многим причинам, например, вследствие сильных физических нагрузок, наличия инфекционного заболевания. Если есть вероятность онкологического заболевания, то о нем не судят лишь по общему анализу крови, назначают дополнительные исследования, сдается кровь на онкомаркеры и только после комплексного обследования устанавливается окончательный диагноз.
При раке уровень лейкоцитов будет вероятнее всего превышен и это может быть первым симптомом начала развития заболевания. Показатели могут достигать невероятных размеров, так как клетки образуют новые формы, которые направлены на борьбу с заболеванием. В некоторых случаях онкологическое заболевание называют белокровием именно по причине высокого содержания лейкоцитов в крови. Такой тип заболевания называется лейкозом и его лечением следует заниматься оперативно и без отлагательства. Более того, в зависимости от типа лейкоза, в крови пациента часто обнаруживаются молодые формы лейкоцитов: лимфобласты и миелобласты.
Понижение уровня лейкоцитов в крови
При различных заболеваниях уровень лейкоцитов не всегда будет высоким, иногда показатели находятся ниже нормы. Показатели могут быть понижены при истощении, анемии, некоторых инфекционных заболеваниях.
Заболевания костного мозга, лейкоз, лучевая болезнь также могут привести к понижению уровня количества белых клеток в крови. Для определения точного диагноза необходимо пройти обследования и сдать дополнительные анализы.
Уровень лейкоцитов не в норме — какие анализы еще нужны?
Первый анализ крови, который чаще всего назначается после общего — это биохимический. Данный анализ помогает обнаружить онкомаркеры. Показатели для каждого пациента индивидуальны, поэтому назначается несколько исследований для того, чтобы можно было проследить динамику. Такой анализ поможет определить наличие, размеры опухоли и ее локализацию, скорость прогрессирования. Если заболевание подтверждается, пациенту назначается биопсия, УЗИ и другие необходимые исследования.
Если показатели находятся не в норме и есть сомнения по поводу полученного результата, проведите контрольное исследование в другой лаборатории. Повышенные и пониженные показатели не всегда свидетельствуют о наличии опухоли. Лейкоциты при раке могут постоянно изменяться и судить по ним о наличии опасного заболевания просто невозможно. Норма лейкоцитов для каждого своя, существуют определенные показатели, но и они могут изменяться от некоторых условий и особенностей жизни пациента. Обращение к грамотному врачу-специалисту и своевременное выявление заболевания — залог благоприятного исхода ситуации.
Причины повышения уровня лейкоцитов в крови
Лейкоциты — белые клетки крови. Они защищают организм от бактерий, вирусов, паразитов и других чужеродных агентов. Лейкоциты вырабатываются в костном мозгу, разносятся лимфой и кровью к месту назначения и составляют 1% от общего количества клеток крови.
Уровень лейкоцитов в крови может повышаться во многих случаях, но экстремально высокий уровень свидетельствует о раке крови.
Существует много причин повышения уровня лейкоцитов в крови: инфекционный процесс, некоторые лекарственные средства (например кортикостероиды), нарушения работы костного мозга, некоторые виды онкопатологии (острая или хроническая лейкемия), воспалительные процессы (ревматоидный артрит), травмы, эмоциональный стресс, беременность, курение, аллергические реакции, чрезмерные нагрузки. Некоторые заболевания, такие как коклюш и туберкулез, также приводят к возрастанию уровня лейкоцитов в крови.
В некоторых случаях наблюдается повышение уровня в крови только одного определенного типа лейкоцитов. Уровень каждого типа регулируется отдельным механизмом. Повышенное содержание в крови моноцитов свидетельствует о наличии хронического заболевания, аутоиммунного расстройства, онкопатологии. Высокий уровень лимфоцитов — результат вирусного поражения организма или тяжелой инфекции, в частности туберкулеза. Нормальный иммунный ответ на травму, инфекцию, воспаление, некоторые лекарственные препараты включает повышение уровня нейтрофилов в крови. Нарушение функции щитовидной железы (гипертиреоидит) приводит к повышению уровня базофилов. Эозинофилы превышают норму содержания в крови при аллергических реакциях, астме, наличии паразитов в организме.
Существуют и другие неспецифические причины повышения уровня эозинофилов в крови: уменьшение массы тела, лихорадка, усталость, кашель, боль в груди, отек, боль в животе, сыпь, кома.
При нарушениях в работе костного мозга (миелопролиферативные нарушения) большое количество незрелых лейкоцитов высвобождаются в кровь, нарушая клеточный баланс.
Выявить дисбаланс клеток крови можно с помощью лабораторных тестов, а дополнительные исследования помогут точно установить причины нарушений.
По материалам www.medicalnewstoday.com
Лимфоцитоз (повышенное количество лимфоцитов) Причины
У вас может быть больше лимфоцитов, чем обычно, но у вас мало симптомов, если таковые имеются. Обычно это происходит после болезни, безвредно и временно.
Но это может означать что-то более серьезное, например, рак крови или хроническую инфекцию. Ваш врач может провести другие тесты, чтобы определить, является ли количество лимфоцитов причиной для беспокойства.
Если ваш врач определит, что у вас высокое количество лимфоцитов, результат теста может свидетельствовать об одном из следующих состояний:
- Инфекция (бактериальная, вирусная, другая)
- Рак крови или лимфатической системы
- Аутоиммунный заболевание, вызывающее продолжающееся (хроническое) воспаление
Конкретные причины лимфоцитоза включают:
- Острый лимфолейкоз
- Хронический лимфолейкоз
- Цитомегаловирусная (ЦМВ) инфекция
- Гепатит A
- Гепатит A
- СПИД
- Гипотиреоз (недостаточная активность щитовидной железы)
- Лимфома
- Мононуклеоз
- Другие вирусные инфекции
- Сифилис
- Туберкулез
- Коклюш
09 Гепатит A
09 Гепатит A
Указанные здесь причины обычно связаны с этим симптомом.Проконсультируйтесь с врачом или другим специалистом в области здравоохранения, чтобы поставить точный диагноз.
- Определение
- Когда обращаться к врачу
12 июля 2019 г.
Показать ссылки
- Bain BJ, et al., Eds. Подход к диагностике и классификации нарушений клеток крови. В: Практическая гематология Дейси и Льюиса. 12-е изд. Лондон, англ .: Elsevier; 2017. https://www.clinicalkey.com. По состоянию на 20 июня 2019 г.
- Davids MS. Подходите к взрослому с лимфоцитозом или лимфоцитопенией.https://www.uptodate.com/contents/search. По состоянию на 20 июня 2019 г.
- AskMayoExpert. Лимфоцитоз. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2019.
- Coates TD. Подойдите к ребенку с лимфоцитозом или лимфоцитопенией. https://www.uptodate.com/contents/search. По состоянию на 20 июня 2019 г.
- Каушанский К. и др., Ред. Лимфоцитоз и лимфоцитопения. В: Гематология Вильямса. 9 изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2016 г.https://accessmedicine.mhmedical.com. По состоянию на 20 июня 2019 г.
.
Лимфоциты: уровни, диапазоны и функции
Лимфоциты — это белые кровяные тельца, которые также являются одним из основных типов иммунных клеток организма. Они вырабатываются костным мозгом и обнаруживаются в крови и лимфатической ткани.
Иммунная система представляет собой сложную сеть клеток, известных как иммунные клетки, которые включают лимфоциты.Эти клетки работают вместе, чтобы защитить организм от посторонних веществ, таких как бактерии, вирусы и раковые клетки, которые могут угрожать его функционированию.
В этой статье мы рассмотрим разные типы лимфоцитов, их нормальные уровни в крови и что произойдет, если уровни станут слишком низкими или слишком высокими.
Есть две категории лимфоцитов, известные как В-лимфоциты и Т-лимфоциты. Их обычно называют В-клетками и Т-клетками.
Оба типа происходят из стволовых клеток костного мозга.Оттуда некоторые клетки попадают в тимус, где становятся Т-лимфоцитами. Другие остаются в костном мозге, где становятся В-клетками.
Задача В-клеток — вырабатывать антитела, которые представляют собой белки, вырабатываемые иммунной системой для борьбы с чужеродными веществами, известными как антигены.
Каждая В-клетка настроена на выработку одного специфического антитела. Каждое антитело соответствует антигену так же, как ключ соответствует замку, и когда это происходит, антиген маркируется для разрушения.
Задача Т-клеток — помочь организму убивать раковые клетки и контролировать иммунный ответ на чужеродные вещества.Они делают это, уничтожая клетки в организме, которые были захвачены вирусами или стали злокачественными.
Третий тип лимфоцитов, известный как естественные киллеры или NK-клетки, происходит из того же места, что и B- и T-клетки. NK-клетки быстро реагируют на несколько чужеродных веществ и специализируются на уничтожении раковых и инфицированных вирусом клеток.
Существуют различные типы В-клеток и Т-клеток, которые играют определенную роль в организме и иммунной системе.
В-клетки
В-клетки памяти
В-клетки памяти циркулируют в организме, чтобы запустить быстрый антительный ответ при обнаружении чужеродного вещества.Они остаются в организме на десятилетия и становятся клетками памяти, которые запоминают ранее обнаруженные антигены и помогают иммунной системе быстрее реагировать на будущие атаки.
Регуляторные В-клетки
Регуляторные В-клетки или Breg составляют около 0,5 процента всех В-клеток у здоровых людей. Хотя их немного, они играют жизненно важную роль.
Bregs обладают защитным противовоспалительным действием в организме и останавливают лимфоциты, вызывающие воспаление. Они также взаимодействуют с несколькими другими иммунными клетками и способствуют производству регуляторных Т-клеток или Treg.
Т-клетки
Т-киллеры
Киллерные или цитотоксические Т-клетки сканируют поверхность клеток в организме, чтобы узнать, не заразились ли они микробами или превратились в злокачественные. Если так, они убивают эти клетки.
Т-хелперы
Т-хелперы «помогают» другим клеткам иммунной системы запускать и контролировать иммунный ответ против чужеродных веществ.
Существуют разные типы хелперных Т-клеток, и некоторые из них более эффективны, чем другие, против разных типов микробов.
Например, клетка Th2 более эффективна против микробов, вызывающих инфекцию внутри других клеток, таких как бактерии и вирусы, тогда как клетка Th3 более эффективна против микробов, вызывающих инфекцию вне клеток, таких как определенные бактерии и паразиты.
Регуляторные Т-клетки или Tregs
Tregs контролируют или подавляют другие клетки иммунной системы. У них есть как полезные, так и вредные эффекты.
Они поддерживают толерантность к микробам, предотвращают аутоиммунные заболевания и ограничивают воспалительные заболевания.Но они также могут подавлять работу иммунной системы против определенных антигенов и опухолей.
Т-клетки памяти
Т-клетки памяти защищают организм от ранее обнаруженных антигенов. Они живут долгое время после того, как инфекция прошла, помогая иммунной системе вспомнить предыдущие инфекции.
Если тот же самый микроб попадает в организм во второй раз, Т-клетки памяти запоминают его и быстро размножаются, помогая организму быстрее бороться с ним.
Природные Т-клетки-киллеры
Природные Т-клетки-киллеры представляют собой смешанную группу Т-клеток, которые имеют общие характеристики как Т-клеток, так и естественных клеток-киллеров.Они могут влиять на другие иммунные клетки и контролировать иммунные реакции против веществ в организме, которые вызывают иммунный ответ.
Уровни лимфоцитов могут меняться в зависимости от расы, пола, местоположения и образа жизни человека.
Нормальный диапазон лимфоцитов у взрослых составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови.
Необычно высокое или низкое количество лимфоцитов может быть признаком болезни.
Поделиться на Pinterest Высокий уровень лимфоцитов может указывать на лимфоцитоз, связанный с воспалительным заболеванием кишечника.
Количество лимфоцитов выше нормы может быть безвредной и временной ситуацией из-за нормальной реакции организма на инфекцию или воспалительное состояние.
Но высокий уровень лимфоцитов также может быть признаком лимфоцитоза, который является более серьезным заболеванием.
Лимфоцитоз часто ассоциируется с хроническими инфекциями, некоторыми видами рака крови и аутоиммунными заболеваниями, такими как воспалительные заболевания кишечника.
У взрослых лимфоцитоз обычно соответствует количеству лимфоцитов выше 3000 лимфоцитов в 1 мкл крови. У детей количество лимфоцитов составляет около 9000 лимфоцитов в 1 мкл крови, хотя это значение может меняться с возрастом.
Количество лимфоцитов ниже нормы также может быть временным. Они могут возникать после простуды или другой инфекции или быть вызваны интенсивными физическими упражнениями, сильным стрессом или недоеданием.
Низкий уровень также может быть признаком состояния, известного как лимфоцитопения или лимфопения.
Лимфоцитопения может передаваться по наследству или передаваться вместе с определенными заболеваниями, включая:
- редких наследственных заболеваний, таких как атаксия-телеангиэктазия
- заболеваний нервов, таких как рассеянный склероз
- аутоиммунных заболеваний
- СПИД или другие инфекционные болезни
Лимфоцитопения также может быть побочным эффектом лекарств или некоторых других медицинских методов лечения.
Количество лимфоцитов, сигнализирующих о лимфоцитопении, варьируется у взрослых и детей.Обычно они составляют менее 1000 лимфоцитов в 1 мкл крови для взрослых и менее 3000 лимфоцитов в 1 мкл крови для детей.
Анализ крови, который определяет количество лимфоцитов в крови человека, называется скринингом B- и T-клеток. В этом тесте измеряется уровень основных типов лейкоцитов в организме.
Подсчет лимфоцитов — это часть большого анализа цельной крови, называемого полным анализом крови (CBC). Врачи могут запросить общий анализ крови, если подозревают наличие заболевания или инфекции.
В некоторых случаях вместо крови можно использовать образец костного мозга.
Экран B- и T-клеток даст оценку количества T- и B-клеток в крови.
Результаты могут указывать на нормальное или ненормальное количество клеток, последнее указывает на возможное наличие заболевания. В этом случае врач, скорее всего, попросит провести другие анализы для подтверждения диагноза.
Количество Т-клеток выше нормального диапазона может указывать на любое из следующих состояний:
Количество В-клеток выше нормального диапазона может указывать на:
- хронический лимфоцитарный лейкоз
- множественная миелома
- генетическое заболевание, известное как синдром ДиДжорджи
- тип рака, называемый макроглобулинемией Вальденстрема
Количество Т-клеток ниже нормального диапазона может указывать на:
- заболевание, присутствующее с рождения
- приобретенное заболевание дефицита Т-клеток, такое как ВИЧ, которое может прогрессировать до СПИДа или HTLV-1
- тип рака
Число В-клеток ниже нормы может указывать на:
Необычно высокое или низкое количество лимфоцитов само по себе может не вызывать никаких признаков, симптомов или серьезных проблем.Они могут быть нормальной реакцией организма на инфекцию, воспалительное состояние или другое необычное состояние и через некоторое время вернутся к нормальному уровню.
Если количество лимфоцитов остается высоким или низким с течением времени, это может быть признаком состояния здоровья и может быть диагностировано как лимфоцитопения или лимфоцитоз. Эти состояния могут варьироваться от легких до тяжелых, и их продолжительность зависит от того, что их вызвало.
Лечение аномального уровня лимфоцитов будет зависеть как от причины, так и от степени тяжести, а легкие формы могут вообще не потребоваться.
Лимфоциты: уровни, диапазоны и функции
Лимфоциты — это белые кровяные тельца, которые также являются одним из основных типов иммунных клеток организма. Они вырабатываются костным мозгом и обнаруживаются в крови и лимфатической ткани.
Иммунная система представляет собой сложную сеть клеток, известных как иммунные клетки, которые включают лимфоциты. Эти клетки работают вместе, чтобы защитить организм от посторонних веществ, таких как бактерии, вирусы и раковые клетки, которые могут угрожать его функционированию.
В этой статье мы рассмотрим разные типы лимфоцитов, их нормальные уровни в крови и что произойдет, если уровни станут слишком низкими или слишком высокими.
Есть две категории лимфоцитов, известные как В-лимфоциты и Т-лимфоциты. Их обычно называют В-клетками и Т-клетками.
Оба типа происходят из стволовых клеток костного мозга. Оттуда некоторые клетки попадают в тимус, где становятся Т-лимфоцитами. Другие остаются в костном мозге, где становятся В-клетками.
Задача В-клеток — вырабатывать антитела, которые представляют собой белки, вырабатываемые иммунной системой для борьбы с чужеродными веществами, известными как антигены.
Каждая В-клетка настроена на выработку одного специфического антитела. Каждое антитело соответствует антигену так же, как ключ соответствует замку, и когда это происходит, антиген маркируется для разрушения.
Задача Т-клеток — помочь организму убивать раковые клетки и контролировать иммунный ответ на чужеродные вещества. Они делают это, уничтожая клетки в организме, которые были захвачены вирусами или стали злокачественными.
Третий тип лимфоцитов, известный как естественные киллеры или NK-клетки, происходит из того же места, что и B- и T-клетки.NK-клетки быстро реагируют на несколько чужеродных веществ и специализируются на уничтожении раковых и инфицированных вирусом клеток.
Существуют различные типы В-клеток и Т-клеток, которые играют определенную роль в организме и иммунной системе.
В-клетки
В-клетки памяти
В-клетки памяти циркулируют в организме, чтобы запустить быстрый антительный ответ при обнаружении чужеродного вещества. Они остаются в организме на десятилетия и становятся клетками памяти, которые запоминают ранее обнаруженные антигены и помогают иммунной системе быстрее реагировать на будущие атаки.
Регуляторные В-клетки
Регуляторные В-клетки или Breg составляют около 0,5 процента всех В-клеток у здоровых людей. Хотя их немного, они играют жизненно важную роль.
Bregs обладают защитным противовоспалительным действием в организме и останавливают лимфоциты, вызывающие воспаление. Они также взаимодействуют с несколькими другими иммунными клетками и способствуют производству регуляторных Т-клеток или Treg.
Т-клетки
Т-киллеры
Киллерные или цитотоксические Т-клетки сканируют поверхность клеток в организме, чтобы узнать, не заразились ли они микробами или превратились в злокачественные.Если так, они убивают эти клетки.
Т-хелперы
Т-хелперы «помогают» другим клеткам иммунной системы запускать и контролировать иммунный ответ против чужеродных веществ.
Существуют разные типы хелперных Т-клеток, и некоторые из них более эффективны, чем другие, против разных типов микробов.
Например, клетка Th2 более эффективна против микробов, вызывающих инфекцию внутри других клеток, таких как бактерии и вирусы, тогда как клетка Th3 более эффективна против микробов, вызывающих инфекцию вне клеток, таких как определенные бактерии и паразиты.
Регуляторные Т-клетки или Tregs
Tregs контролируют или подавляют другие клетки иммунной системы. У них есть как полезные, так и вредные эффекты.
Они поддерживают толерантность к микробам, предотвращают аутоиммунные заболевания и ограничивают воспалительные заболевания. Но они также могут подавлять работу иммунной системы против определенных антигенов и опухолей.
Т-клетки памяти
Т-клетки памяти защищают организм от ранее обнаруженных антигенов.Они живут долгое время после того, как инфекция прошла, помогая иммунной системе вспомнить предыдущие инфекции.
Если тот же самый микроб попадает в организм во второй раз, Т-клетки памяти запоминают его и быстро размножаются, помогая организму быстрее бороться с ним.
Природные Т-клетки-киллеры
Природные Т-клетки-киллеры представляют собой смешанную группу Т-клеток, которые имеют общие характеристики как Т-клеток, так и естественных клеток-киллеров. Они могут влиять на другие иммунные клетки и контролировать иммунные реакции против веществ в организме, которые вызывают иммунный ответ.
Уровни лимфоцитов могут меняться в зависимости от расы, пола, местоположения и образа жизни человека.
Нормальный диапазон лимфоцитов у взрослых составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови.
Необычно высокое или низкое количество лимфоцитов может быть признаком болезни.
Поделиться на Pinterest Высокий уровень лимфоцитов может указывать на лимфоцитоз, связанный с воспалительным заболеванием кишечника.
Количество лимфоцитов выше нормы может быть безвредной и временной ситуацией из-за нормальной реакции организма на инфекцию или воспалительное состояние.
Но высокий уровень лимфоцитов также может быть признаком лимфоцитоза, который является более серьезным заболеванием.
Лимфоцитоз часто ассоциируется с хроническими инфекциями, некоторыми видами рака крови и аутоиммунными заболеваниями, такими как воспалительные заболевания кишечника.
У взрослых лимфоцитоз обычно соответствует количеству лимфоцитов выше 3000 лимфоцитов в 1 мкл крови.У детей количество лимфоцитов составляет около 9000 лимфоцитов в 1 мкл крови, хотя это значение может меняться с возрастом.
Количество лимфоцитов ниже нормы также может быть временным. Они могут возникать после простуды или другой инфекции или быть вызваны интенсивными физическими упражнениями, сильным стрессом или недоеданием.
Низкий уровень также может быть признаком состояния, известного как лимфоцитопения или лимфопения.
Лимфоцитопения может передаваться по наследству или передаваться вместе с определенными заболеваниями, включая:
- редких наследственных заболеваний, таких как атаксия-телеангиэктазия
- заболеваний нервов, таких как рассеянный склероз
- аутоиммунных заболеваний
- СПИД или другие инфекционные болезни
Лимфоцитопения также может быть побочным эффектом лекарств или некоторых других медицинских методов лечения.
Количество лимфоцитов, сигнализирующих о лимфоцитопении, варьируется у взрослых и детей. Обычно они составляют менее 1000 лимфоцитов в 1 мкл крови для взрослых и менее 3000 лимфоцитов в 1 мкл крови для детей.
Анализ крови, который определяет количество лимфоцитов в крови человека, называется скринингом B- и T-клеток. В этом тесте измеряется уровень основных типов лейкоцитов в организме.
Подсчет лимфоцитов — это часть большого анализа цельной крови, называемого полным анализом крови (CBC).Врачи могут запросить общий анализ крови, если подозревают наличие заболевания или инфекции.
В некоторых случаях вместо крови можно использовать образец костного мозга.
Экран B- и T-клеток даст оценку количества T- и B-клеток в крови.
Результаты могут указывать на нормальное или ненормальное количество клеток, последнее указывает на возможное наличие заболевания. В этом случае врач, скорее всего, попросит провести другие анализы для подтверждения диагноза.
Количество Т-клеток выше нормального диапазона может указывать на любое из следующих состояний:
Количество В-клеток выше нормального диапазона может указывать на:
- хронический лимфоцитарный лейкоз
- множественная миелома
- генетическое заболевание, известное как синдром ДиДжорджи
- тип рака, называемый макроглобулинемией Вальденстрема
Количество Т-клеток ниже нормального диапазона может указывать на:
- заболевание, присутствующее с рождения
- приобретенное заболевание дефицита Т-клеток, такое как ВИЧ, которое может прогрессировать до СПИДа или HTLV-1
- тип рака
Число В-клеток ниже нормы может указывать на:
Необычно высокое или низкое количество лимфоцитов само по себе может не вызывать никаких признаков, симптомов или серьезных проблем.Они могут быть нормальной реакцией организма на инфекцию, воспалительное состояние или другое необычное состояние и через некоторое время вернутся к нормальному уровню.
Если количество лимфоцитов остается высоким или низким с течением времени, это может быть признаком состояния здоровья и может быть диагностировано как лимфоцитопения или лимфоцитоз. Эти состояния могут варьироваться от легких до тяжелых, и их продолжительность зависит от того, что их вызвало.
Лечение аномального уровня лимфоцитов будет зависеть как от причины, так и от степени тяжести, а легкие формы могут вообще не потребоваться.
Лимфоцитоз: симптомы, причины, лечение
Обзор
Что такое лимфоцитоз?
Лимфоцитоз — это повышенное по сравнению с нормальным количество лимфоцитов, подтипа белых кровяных телец, в организме. Лимфоциты являются частью вашей иммунной системы и борются с инфекциями.
Кто наиболее подвержен риску лимфоцитоза?
Лимфоцитоз может быть у любого.
Насколько распространен лимфоцитоз?
Лимфоцитоз очень распространен. Это особенно часто встречается у людей, у которых:
Симптомы и причины
Что вызывает лимфоцитоз?
Лимфоцитоз возникает в результате увеличения количества лимфоцитов в крови.Лимфоциты — это белые кровяные тельца. Они играют важную роль в вашей иммунной системе, помогая вашему организму бороться с инфекцией. Многие заболевания могут вызывать лимфоцитоз.
Высокий уровень лимфоцитов в крови указывает на то, что ваш организм имеет дело с инфекцией или другим воспалительным заболеванием. Чаще всего временно повышенное количество лимфоцитов является нормальным результатом работы иммунной системы вашего организма. Иногда уровень лимфоцитов повышается из-за серьезного заболевания, например лейкемии.
Ваш врач может назначить специальные диагностические тесты, которые помогут определить причину вашего лимфоцитоза. Эти тесты могут включать в себя другие лабораторные тесты, чтобы исключить инфекции, или тесты, исследующие другие ткани тела, такие как биопсия костного мозга и изучение вашей крови под микроскопом.
Каковы симптомы лимфоцитоза?
Лимфоцитоз сам по себе не вызывает симптомов. Однако у вас могут возникнуть симптомы, лежащие в основе первопричины лимфоцитоза. В зависимости от причины симптомы могут варьироваться от бессимптомных до тяжелых.
Диагностика и тесты
Как диагностируется лимфоцитоз?
Ваш врач диагностирует лимфоцитоз с помощью анализа крови, называемого полным анализом крови (CBC) с дифференциалом. Этот тест показывает увеличение количества лейкоцитов, при этом количество лимфоцитов выше нормы.Ваш врач может использовать другие диагностические анализы крови, такие как тест, называемый проточной цитометрией, чтобы определить, являются ли лимфоциты клональными (что наблюдается при заболевании, называемом хроническим лимфолейкозом). Обследование может также включать биопсию костного мозга, чтобы помочь определить первопричину лимфоцитоза. Врачи полагаются на вашу историю болезни, текущие симптомы, список лекарств и физический осмотр, чтобы определить основную причину лимфоцитоза.
Ведение и лечение
Как лечится лимфоцитоз?
Врачи лечат лимфоцитоз, пытаясь устранить его первопричину.У большинства людей лимфоцитоз проходит по мере улучшения основного состояния.
Какие осложнения связаны с лимфоцитозом?
Лимфоцитоз говорит вашему врачу, что у вас есть или были инфекция или болезнь. Во многих случаях лимфоцитоз просто означает, что ваше тело борется с вирусной инфекцией.
В некоторых случаях лимфоцитоз является одним из первых признаков некоторых видов рака крови, включая хронический лимфолейкоз (ХЛЛ), который является наиболее распространенным типом лейкемии у взрослых.Обычно необходимы дополнительные тесты, чтобы исключить другие заболевания и поставить точный диагноз причины лимфоцитоза.
Профилактика
Можно ли предотвратить лимфоцитоз?
Нет способа предотвратить лимфоцитоз. Вы можете снизить риск вирусной инфекции:
- Часто и тщательно мыть руки водой с мылом
- Избегать контакта с больными
- Не делиться личными вещами с больными
- Дезинфекция поверхностей и часто используемых предметов
Перспективы / Прогноз
Каков исход лечения лимфоцитоза?
Лимфоцитоз обычно проходит после лечения состояния или заболевания, из-за которого в организме вырабатывались дополнительные лейкоциты.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас хроническая инфекция или вы испытываете хронические (продолжающиеся) симптомы или симптомы, которые со временем ухудшаются, обратитесь к врачу. Ваш врач может определить, есть ли у вас лимфоцитоз, во время полного медицинского обследования.
Рекомендации по лекарствам
Какие существуют рекомендации по применению лекарств?
Вы имеете право и обязаны знать, какие лекарства вам прописывают. Чем больше вы знаете о своих лекарствах и о том, как они действуют, тем легче вам будет контролировать свои симптомы. Вы и ваш врач являетесь партнерами в разработке, корректировке и соблюдении эффективного плана приема лекарств.Убедитесь, что вы понимаете и разделяете те же цели лечения, что и ваш врач. Обсудите, чего вы ожидаете от лекарств, чтобы знать, работает ли ваш план лечения.
- Перед тем, как назначить какое-либо лекарство, сообщите своему врачу, если у вас есть аллергия. Также сообщите своему врачу обо всех других лекарствах, которые вы принимаете, включая лекарства, отпускаемые без рецепта, витамины и травяные добавки.
- Знайте названия своих лекарств (дженерики и торговые марки), почему они прописываются и их дозировки.Всегда держите при себе список принимаемых вами лекарств.
- Знайте, каких побочных эффектов можно ожидать от ваших лекарств. Позвоните своему врачу, если у вас возникнут побочные эффекты.
- Принимайте лекарства точно так, как предписано, каждый день в одно и то же время. Не прекращайте прием и не меняйте лекарства, если сначала не поговорите со своим врачом. Даже если вы чувствуете себя хорошо, продолжайте принимать лекарства. Прекращение приема некоторых лекарств может быть вредным.
- Не прекращайте прием лекарств.Поговорите со своим врачом, если у вас есть сомнения по поводу принимаемых вами лекарств и их действия.
- Не уменьшайте дозировку лекарства, чтобы сэкономить деньги. Вы должны взять полную сумму, чтобы получить все преимущества. Поговорите со своим врачом о том, как вы можете снизить расходы на лекарства.
- Составьте распорядок приема лекарств. Если есть вероятность, что вы запутаетесь, когда принимать лекарства, или пропустите прием лекарства, подумайте о приобретении коробки для таблеток с указанием дней недели.Наполняйте таблетку в начале каждой недели, чтобы вам было легче вспомнить.
- Ведение календаря / журнала приема лекарств может помочь вам вспомнить, принимали ли вы лекарства.
- Вымойте руки перед приготовлением или приемом лекарств.
- Не торопитесь. Перед использованием дважды проверьте название и дозировку всех ваших лекарств.
- Не ждите, пока вы полностью прекратите прием лекарств, прежде чем выписывать рецепты. Позвоните в аптеку или в кабинет врача по крайней мере за неделю до истечения срока.Если у вас проблемы с доступом в аптеку, у вас есть финансовые проблемы или другие проблемы, из-за которых вам сложно получить лекарства, сообщите об этом своему врачу.
- Храните лекарства в оригинальной упаковке. Хранить в соответствии с инструкциями, прилагаемыми к рецепту.
- Часто проверяйте жидкие лекарства. Если они изменили цвет или образовались кристаллы, выбросьте их и получите новые.
- Не принимайте лекарства, отпускаемые без рецепта, или лечебные травы, если вы предварительно не проконсультируетесь с вашим лечащим врачом.
- Во время путешествия держите лекарства при себе, чтобы принимать их по расписанию. В более длительных поездках возьмите запас лекарств на дополнительную неделю и копии рецептов на случай, если вам понадобится пополнить запасы.
- То, как организм реагирует на лекарства, может со временем измениться, поэтому вам, возможно, придется скорректировать прием лекарств. Сообщите своему врачу, если вы заметите разницу в эффективности плана лечения.
Симптомы, типы, причины и лечение
Обзор
Узнайте о различиях между остеоартритом и ревматоидным артритом.
Что такое артрит?
Артрит — это заболевание, поражающее суставы (области, где кости соединяются и двигаются). Артрит обычно вызывает воспаление или дегенерацию (разрушение) суставов. Эти изменения могут вызвать боль при использовании сустава.
Артрит чаще всего встречается на следующих участках тела:
- футов.
- Руки.
- Бедра.
- Колени.
- Нижняя часть спины.
Какие части сустава?
Суставы смягчаются и поддерживаются мягкими тканями, которые предотвращают трение костей друг о друга.Ключевую роль играет соединительная ткань, называемая суставным хрящом. Это помогает вашим суставам плавно двигаться без трения и боли.
Некоторые суставы имеют синовиальную оболочку, мягкий карман жидкости, который смазывает суставы. Многие суставы, например колени, опираются на связки и сухожилия. Сухожилия соединяют мышцы с костями, а связки соединяют кости с другими костями.
Какие бывают типы артрита?
Артрит — это широкий термин, который описывает более 100 различных состояний суставов.К наиболее распространенным типам артрита относятся:
- Остеоартрит , или артрит «изнашивания», который развивается, когда суставной хрящ разрушается в результате повторяющихся нагрузок. Это самая распространенная форма артрита.
- Анкилозирующий спондилит , или артрит позвоночника (обычно нижней части спины).
- Юношеский артрит (JA), заболевание, при котором иммунная система атакует ткани вокруг суставов.JA обычно поражает детей 16 лет и младше.
- Подагра , заболевание, при котором в суставах образуются твердые кристаллы мочевой кислоты.
- Псориатический артрит , Воспаление суставов, развивающееся у людей с псориазом (аутоиммунное заболевание, вызывающее раздражение кожи).
- Ревматоидный артрит , заболевание, при котором иммунная система атакует синовиальные оболочки суставов.
Насколько распространен артрит?
Артрит — наиболее частая причина инвалидности в США.S. Около 50 миллионов взрослых и 300 000 детей лечат ту или иную форму артрита.
Симптомы и причины
Что вызывает артрит?
У разных типов артрита разные причины. Например, подагра — это результат слишком большого количества мочевой кислоты в организме.Но для других типов артрита точная причина неизвестна. У вас может развиться артрит, если вы:
- Имеют семейный анамнез артрита.
- Работайте или занимайтесь спортом, при котором ваши суставы постоянно подвергаются нагрузке.
- Страдаете определенными аутоиммунными заболеваниями или вирусными инфекциями.
Каковы факторы риска артрита?
Некоторые факторы повышают вероятность развития артрита, в том числе:
- Возраст: Риск артрита увеличивается с возрастом.
- Образ жизни: Курение или недостаток физических упражнений могут увеличить риск артрита.
- Пол: Большинство типов артритов чаще встречается у женщин.
- Вес: Ожирение создает дополнительную нагрузку на суставы, что может привести к артриту.
Каковы симптомы артрита?
У разных типов артрита разные симптомы. У одних они могут быть легкими, у других — тяжелыми. Дискомфорт в суставах может приходить и уходить или оставаться постоянным.Общие симптомы включают:
- Боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность.
- Тепло.
Диагностика и тесты
Как диагностируется артрит?
Если вы подозреваете, что у вас артрит, обратитесь к своему врачу.Врач спросит о ваших симптомах и узнает, как боль в суставах влияет на вашу жизнь. Ваш поставщик медицинских услуг проведет медицинский осмотр, который может включать:
- Оценка подвижности и диапазона движений в суставах.
- Проверка на болезненность или припухлость вокруг суставов.
- Оценка вашего общего состояния здоровья, чтобы определить, может ли другое заболевание вызывать ваши симптомы.
Можно ли с помощью визуализации обнаружить артрит?
Визуализирующие обследования
могут помочь вашему лечащему врачу получить четкое изображение ваших костей, суставов и мягких тканей.Рентген, МРТ или УЗИ могут выявить:
- Переломы или вывихи костей, которые могут вызывать боль в суставах.
- Разрушение хряща вокруг суставов.
- Травмы мышц, связок или сухожилий возле суставов.
- Воспаление мягких тканей.
Может ли анализ крови обнаружить артрит?
Не существует анализа крови, позволяющего напрямую выявить артрит. Но если ваш лечащий врач подозревает подагру или ревматоидный артрит, он может назначить анализ крови.Он ищет мочевую кислоту или воспалительные белки.
Ведение и лечение
Как лечится артрит?
Нет лекарства от артрита, но есть методы лечения, которые могут помочь вам справиться с этим заболеванием. Ваш план лечения будет зависеть от тяжести артрита, его симптомов и вашего общего состояния здоровья.
Консервативные (нехирургические) методы лечения включают:
- Лекарства: Противовоспалительные и обезболивающие могут помочь облегчить симптомы артрита. Некоторые лекарства, называемые биопрепаратами, нацелены на воспалительную реакцию вашей иммунной системы. Врач может порекомендовать биопрепараты при ревматоидном или псориатическом артрите.
- Физическая терапия: Реабилитация может помочь улучшить силу, диапазон движений и общую подвижность. Терапевты могут научить вас, как изменить свою повседневную деятельность, чтобы уменьшить боль при артрите.
- Лечебные инъекции: Уколы кортизона могут временно облегчить боль и воспаление в суставах. Артрит некоторых суставов, таких как колено, может улучшиться с помощью лечения, называемого добавками вязкости. Он впрыскивает смазку, чтобы суставы двигались плавно.
Потребуется ли мне операция по поводу артрита?
Медицинские работники обычно рекомендуют операцию только в определенных тяжелых случаях артрита. Это случаи, в которых консервативное лечение не улучшилось.Хирургические варианты включают:
- Fusion: Две или более кости навсегда срослись. Fusion обездвиживает сустав и уменьшает боль при движении.
- Замена сустава: Поврежденный сустав с артритом заменяется искусственным суставом. Замена сустава сохраняет функцию и движение сустава. Примеры включают замену лодыжки, замену бедра, замену колена и замену плеча.
Профилактика
Как можно предотвратить артрит?
Вы можете снизить свои шансы на развитие артрита:
- Отказ от табачных изделий.
- Выполнение упражнений с низкой нагрузкой и без нагрузки.
- Поддержание здоровой массы тела.
- Снижение риска травм суставов.
Перспективы / Прогноз
Каковы перспективы для людей, страдающих артритом?
Поскольку от артрита нет лекарства, большинству людей нужно лечить артрит всю оставшуюся жизнь.Ваш лечащий врач может помочь вам подобрать правильную комбинацию методов лечения для уменьшения симптомов. Один из самых больших рисков для здоровья, связанный с артритом, — это бездействие. Если вы ведете малоподвижный образ жизни из-за боли в суставах, вы можете столкнуться с повышенным риском рака, сердечных заболеваний, диабета и других серьезных заболеваний.
Жить с
Что я могу сделать, чтобы облегчить жизнь с артритом?
Изменение распорядка дня может облегчить жизнь с артритом.Скорректируйте свою деятельность, чтобы уменьшить боль в суставах. Может помочь работа с эрготерапевтом (ОТ). OT — это поставщик медицинских услуг, который специализируется на лечении физических проблем, таких как артрит.
OT может рекомендовать:
- Адаптивное оборудование, например, захваты для открывания банок.
- Методы безопасного занятия хобби, спортом или другими видами деятельности.
- Советы по уменьшению боли в суставах при обострениях артрита.
Ухудшают ли артрит определенные погодные условия?
Некоторые люди считают, что артрит ухудшается при определенных погодных условиях.Влажность и холод — два распространенных фактора, вызывающих боль в суставах.
Это может произойти по разным причинам. Люди, как правило, менее активны в сезон дождей и зимой. Холод и сырость также могут сделать суставы жесткими и усугубить артрит. Другие теории предполагают, что атмосферное давление или давление воздуха вокруг нас может иметь некоторое влияние на артрит.
Если вы обнаружите, что определенные погодные условия усугубляют ваш артрит, поговорите со своим врачом о способах борьбы с симптомами.Теплая одежда, упражнения в помещении или тепловая терапия могут помочь облегчить боль.
Записка из клиники Кливленда
Артрит — это заболевание, поражающее суставы. Есть много типов артрита, каждый из которых может вызывать боль и снижать подвижность. Некоторые формы артрита возникают в результате естественного износа. Другие типы возникают из-за аутоиммунных заболеваний или воспалительных состояний. Существует множество методов лечения артрита, от физиотерапии или трудотерапии до хирургии суставов.Ваш лечащий врач оценит ваши симптомы и порекомендует правильный план лечения, соответствующий вашим потребностям. Большинство людей могут успешно справиться с артритом и при этом заниматься тем, что им небезразлично.
причин, процедур, рисков и результатов
Обзор
Что такое спленэктомия?
Спленэктомия — это хирургическое удаление селезенки.
Где моя селезенка и для чего она нужна?
Ваша селезенка — это орган, расположенный в верхней левой части живота. Селезенка размером с кулак выполняет несколько функций.
Ваша селезенка:
- Удаляет (фильтрует) старые и поврежденные клетки крови.
- Вырабатывает антитела, помогающие бороться с инфекцией.
- Хранит клетки крови.
Зачем мне удалять селезенку?
Ваша селезенка может быть удалена из-за ряда заболеваний
- Некоторые виды рака: Лимфома (лимфома Ходжкина и неходжкинская лимфома) является основным заболеванием, при котором может быть удалена селезенка.Другие менее распространенные диагнозы, такие как хронический лимфолейкоз, волосатоклеточный лейкоз и рак, распространившийся на селезенку, также могут быть другими причинами удаления селезенки.
- Заболевания крови: Если лечение не принесло успеха, некоторые заболевания можно лечить путем удаления селезенки. Эти расстройства в основном включают идиопатическую тромбоцитопеническую пурпуру и аутоиммунную гемолитическую анемию.
- Увеличенная селезенка (спленомегалия): Спленэктомия может потребоваться для определения причины увеличения селезенки или для лечения таких симптомов, как боль и раннее насыщение (чувство сытости после приема небольшого количества пищи).
- Гиперспленизм: Увеличенная селезенка может стать сверхактивной, разрушая слишком много клеток крови и тромбоцитов.
- Травма: Хотя во многих случаях можно лечить без удаления, может потребоваться спленэктомия, если кровотечение невозможно остановить.
- Инфекция: Абсцесс селезенки встречается очень редко, но может быть причиной удаления селезенки.
Как диагностируются нарушения селезенки?
Заболевания селезенки диагностированы при:
- Анализы крови, в том числе общий.
- Медицинский осмотр (ваш лечащий врач может почувствовать увеличение селезенки).
- Визуализирующие обследования, такие как УЗИ или компьютерная томография (КТ).
- Биопсия ткани костного мозга.
Детали процедуры
Как удаляют селезенку?
В большинстве случаев спленэктомия может быть выполнена лапароскопически, если селезенка не увеличена в больших размерах.Под общей анестезией живот наполняется углекислым газом, чтобы хирург мог видеть операционную зону. Через небольшие разрезы камера (лапароскоп) вводится в брюшную полость, и изображение отправляется на видеомониторы для просмотра хирургами. Для выполнения операции используются другие небольшие операционные инструменты. Ваш хирург освобождает селезенку от всех окружающих ее прикреплений. Один разрез в конечном итоге удлиняют примерно до 2 см для размещения «степлера» для контроля кровоснабжения (селезеночная артерия и вена) органа.Освободившаяся селезенка помещается в специальный мешок с шнурком, который проводится через самый большой разрез. Используя палец внутри пакета, ваша селезенка разбивается на более мелкие части. Затем фрагменты вашей селезенки отправляются на патологоанатомический анализ, и мешок удаляется.
Если ваша селезенка слишком велика для лапароскопического удаления, ее удаляют открытым доступом с одним большим разрезом. Помимо размера селезенки, рубцовая ткань от предыдущих операций может побудить вашего хирурга выбрать открытый доступ.Это решение может быть принято до или во время операции. Действительно, всегда возможно, что лапароскопический футляр может потребоваться преобразовать в открытый, если есть проблемы с кровотечением.
Риски / преимущества
Каковы возможные осложнения спленэктомии?
Возможные осложнения включают обычные риски всех операций, включая кровотечение, инфекцию и травмы окружающих органов брюшной полости.
Каковы долгосрочные риски спленэктомии?
Одним из особых рисков, связанных со спленэктомией, является чрезмерная инфекция после спленэктомии. К счастью, существуют вакцины для защиты от основных видов бактерий. Перед операцией, а затем еще раз через два месяца ваш врач назначит вам три укола, чтобы оптимизировать вашу иммунную систему. Затем через пять лет делаются уколы-усилители. Вам также следует делать ежегодную прививку от гриппа. Больные спленэктомией могут заболеть и находиться рядом с больными людьми.Однако, если у вас разовьется болезнь, на которую указывает высокая температура, вам следует немедленно связаться с вашим врачом, и вам будут прописаны антибиотики.
Восстановление и Outlook
Что я могу ожидать после удаления селезенки?
Как только вы научитесь соблюдать обычную диету, сможете беспрепятственно передвигаться и справитесь с болью, вас выпишут домой.Обычно это происходит в течение двух-трех дней при лапароскопической технике и через пять-семь дней при открытом разрезе.
Вы можете сразу же принять душ или ванну, так как ваши разрезы будут зашиты растворяющимися швами и кожным клеем. Вы можете водить машину, когда вам не нужны наркотические болеутоляющие или когда у вас нет отвлекающей боли. Хотя каждый пациент уникален, есть надежда, что вы сможете быстро вернуться к своей повседневной деятельности. Затем вам следует постепенно увеличивать свою активность, насколько это возможно.Действительно, при открытом подходе этот процесс идет медленнее. Маленьким детям, у которых удалили селезенку, могут быть прописаны антибиотики для предотвращения серьезных инфекций.
Могу ли я жить без селезенки?
Да, вы можете жить без селезенки. Ваша печень возьмет на себя многие функции вашей селезенки. Как уже упоминалось, у вас может быть повышенный риск заражения, хотя вероятность довольно низкая. Тем не менее, важно проявлять бдительность и немедленно обратиться за медицинской помощью, если после удаления селезенки у вас разовьется болезнь с высокой температурой.
Когда звонить доктору
Когда мне следует позвонить своему врачу, если мне сделали спленэктомию?
Позвоните своему врачу или хирургу, если у вас возникнут:
- Постоянная температура выше 101 ° F (38,5 ° C).
- Озноб.
- Вздутие живота.
- Гной / выделения из разрезов.
- Покраснение вокруг разреза, которое усиливается или становится больше.
- Кашель или одышка.
- Кровотечение.
- Тошнота и рвота.
- Боль не купируется лекарствами.
.
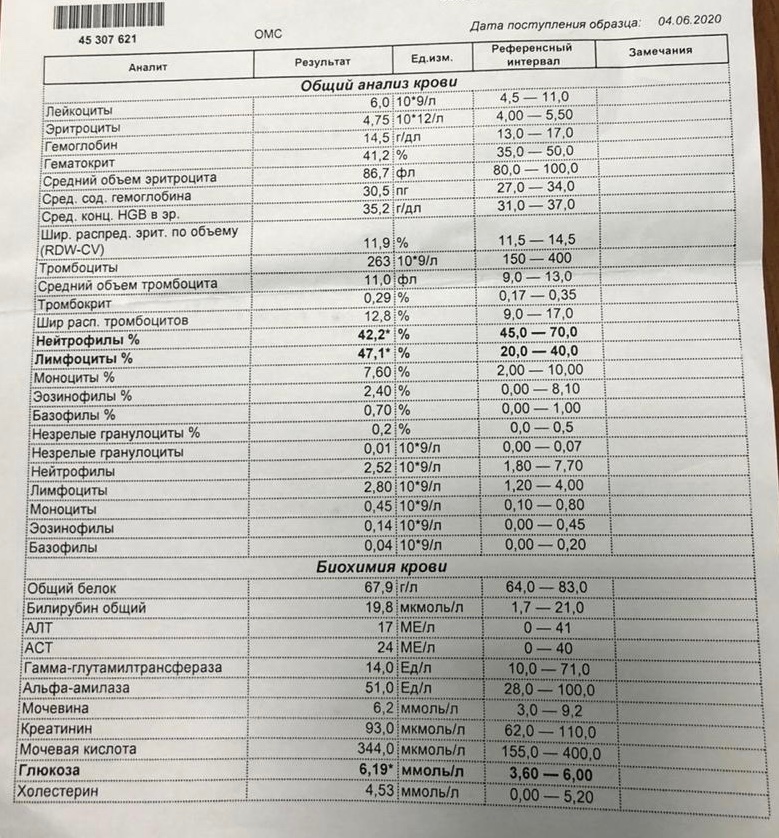
 Это нормально, потому что мы вводиться вакцина, которая является либо частичкой, либо ослабленным возбудителем инфекционных заболеваний, и иммунная система будет вести себя как с обычным возбудителем.
Это нормально, потому что мы вводиться вакцина, которая является либо частичкой, либо ослабленным возбудителем инфекционных заболеваний, и иммунная система будет вести себя как с обычным возбудителем.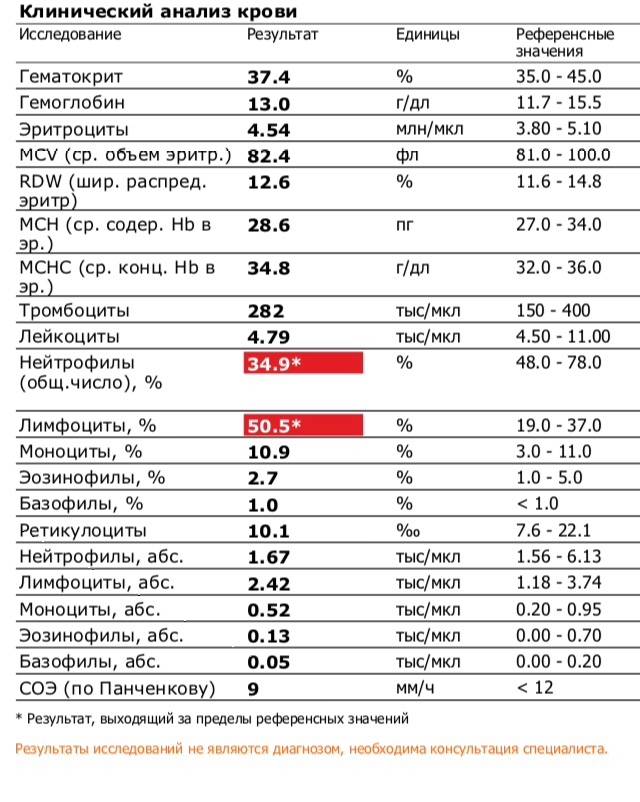 Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз.
Когда идёт иммунное воспаление в соединительные ткани. При этих состояниях тоже будет моноцитоз.